6 – 1 / 目的と学習方法
目的・概要
ここでは眼科の主な疾患と治療方法を学びます。眼科の疾患は以下に挙げるものが多くを占めるため、まずはそれらの症状や治療方法をしっかり理解することが大切です。そして、各疾患の検査や治療のために必要な機器についても学んでいきましょう。
6 – 2 / 眼の基本構造
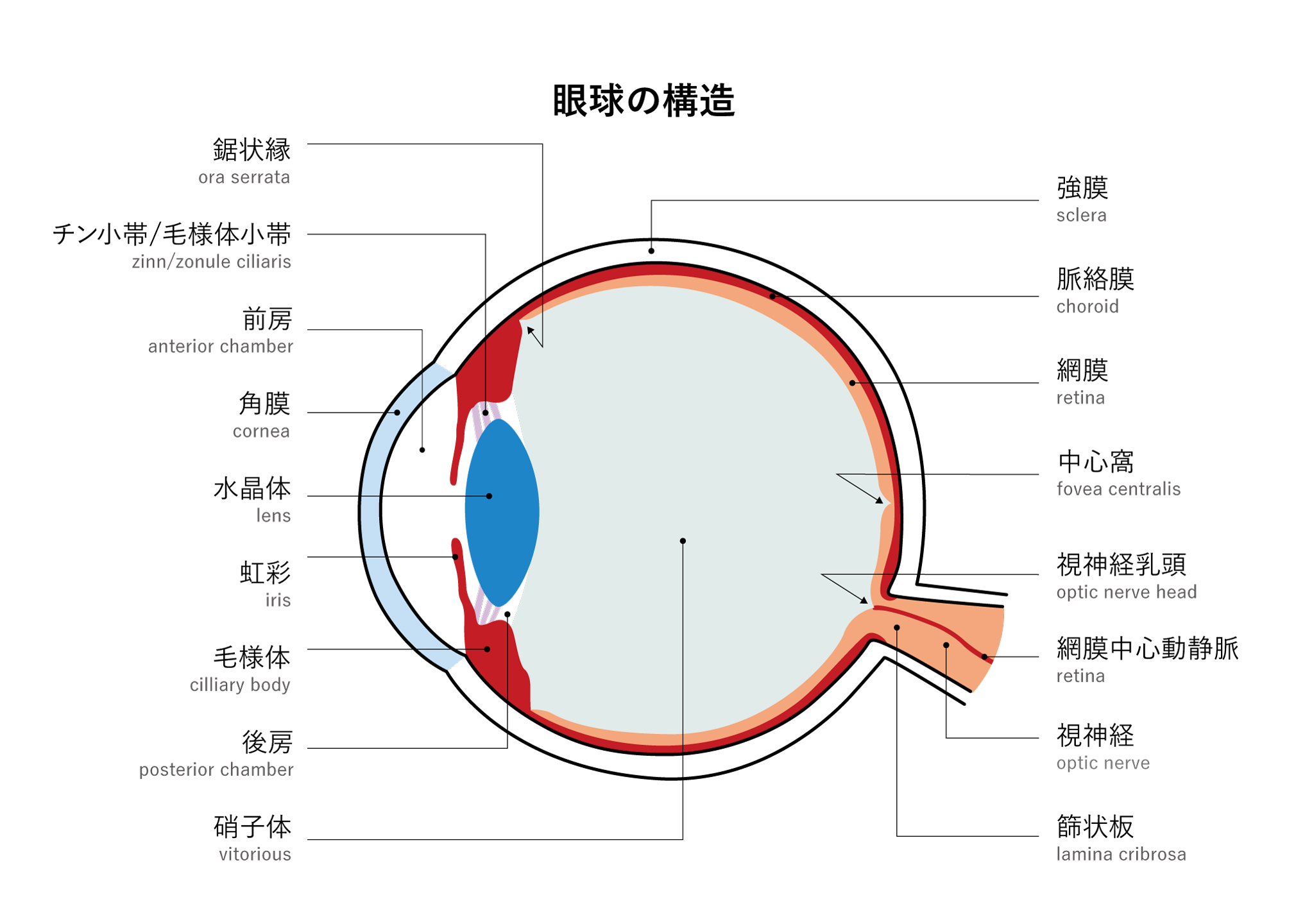
6 – 3 / 眼の病気一覧
| No. | 箇所 | 病名 |
|---|---|---|
| 6-3-1 | 視力低下(屈折・調節異常) | 近視・遠視 老視 |
| 6-3-2 | 眼瞼や涙器の病気 | 麦粒腫・霰粒腫 眼瞼下垂 |
| 6-3-3 | 結膜の病気 | アレルギー性結膜炎 ウイルス性結膜炎 翼状片 |
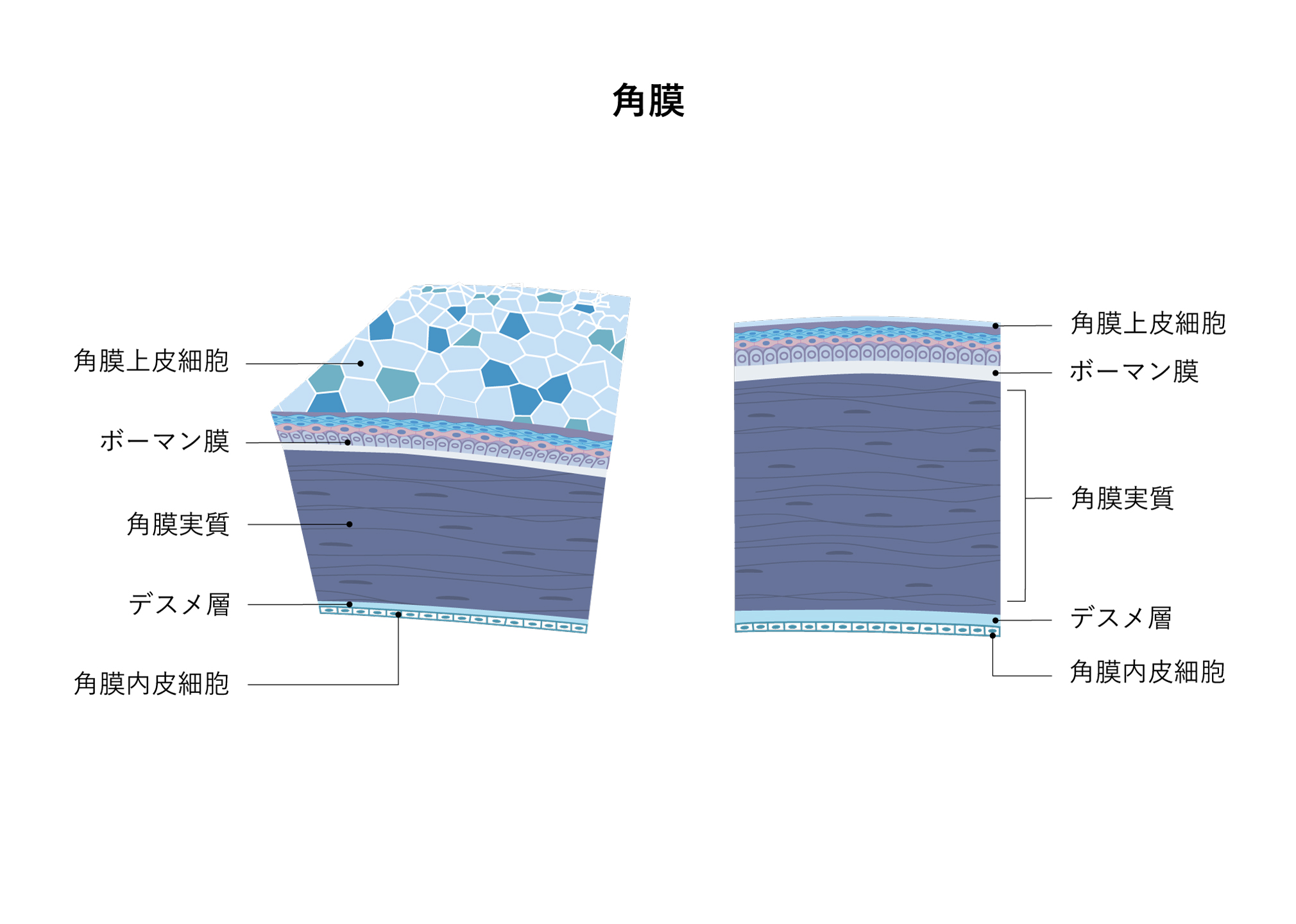
| 6-3-4 | 角膜の病気 | 角膜内皮障害(水疱性角膜症) 円錐角膜 ドライアイ |
| 6-3-5 | 水晶体の病気 | 白内障 |
| 6-3-6 | ぶどう膜の病気 | ぶどう膜炎 |
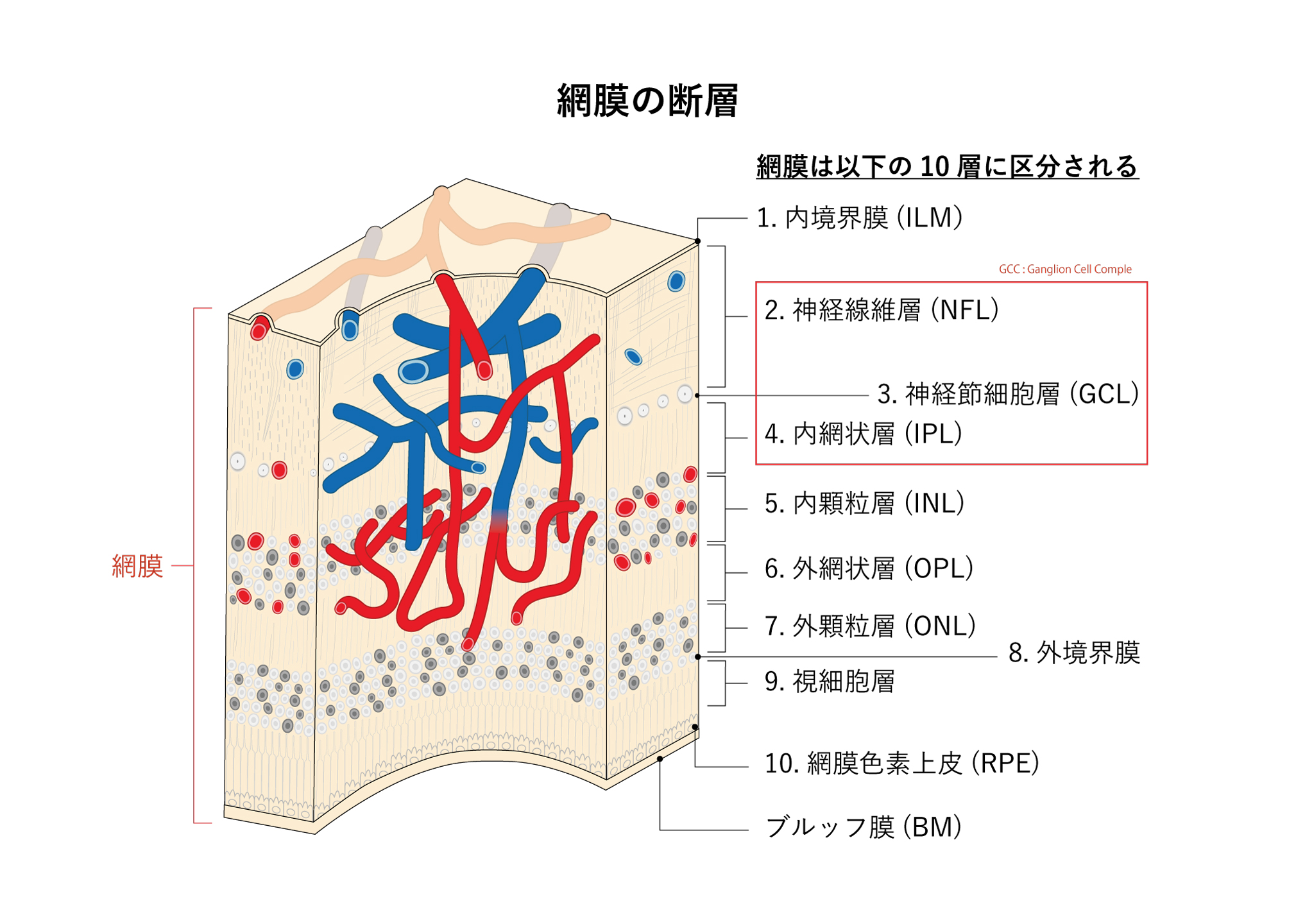
| 6-3-7 | 網膜・硝子体の病気 | 糖尿病網膜症 網膜剥離 黄斑円孔 網膜前膜・黄斑前膜 網膜静脈閉塞 加齢黄斑変性 網膜色素変性 飛蚊症 |
| 6-3-8 | 緑内障 | 緑内障 |
| 6-3-9 | その他 | 屈折矯正 コンタクトレンズ障害 斜視・弱視 色覚異常 眼精疲労 |
6 – 3 – 1 / 視力低下(屈折・調節異常)
視力低下(屈折・調節異常)
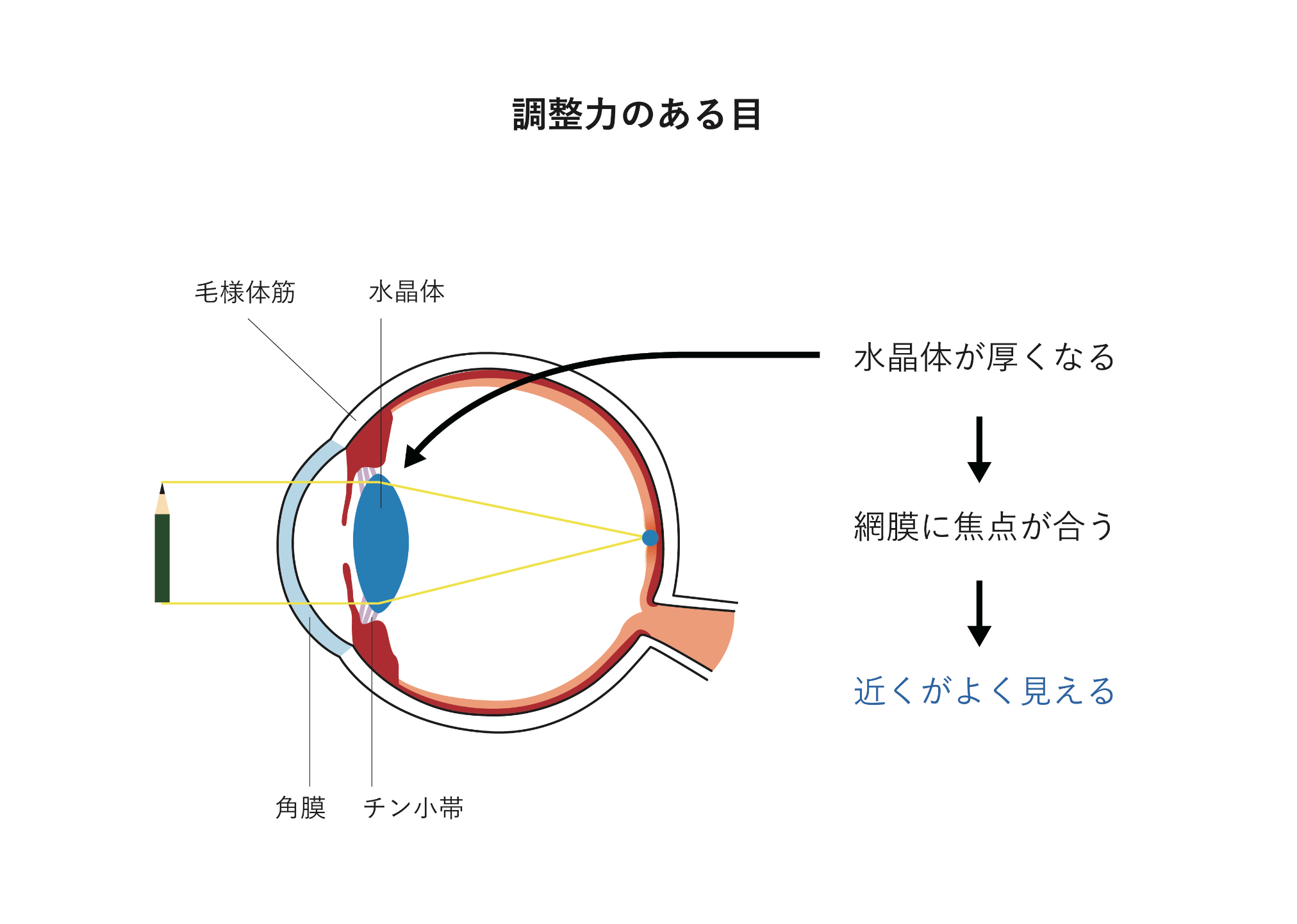
近視・遠視・乱視
(きんし・えんし・らんし)
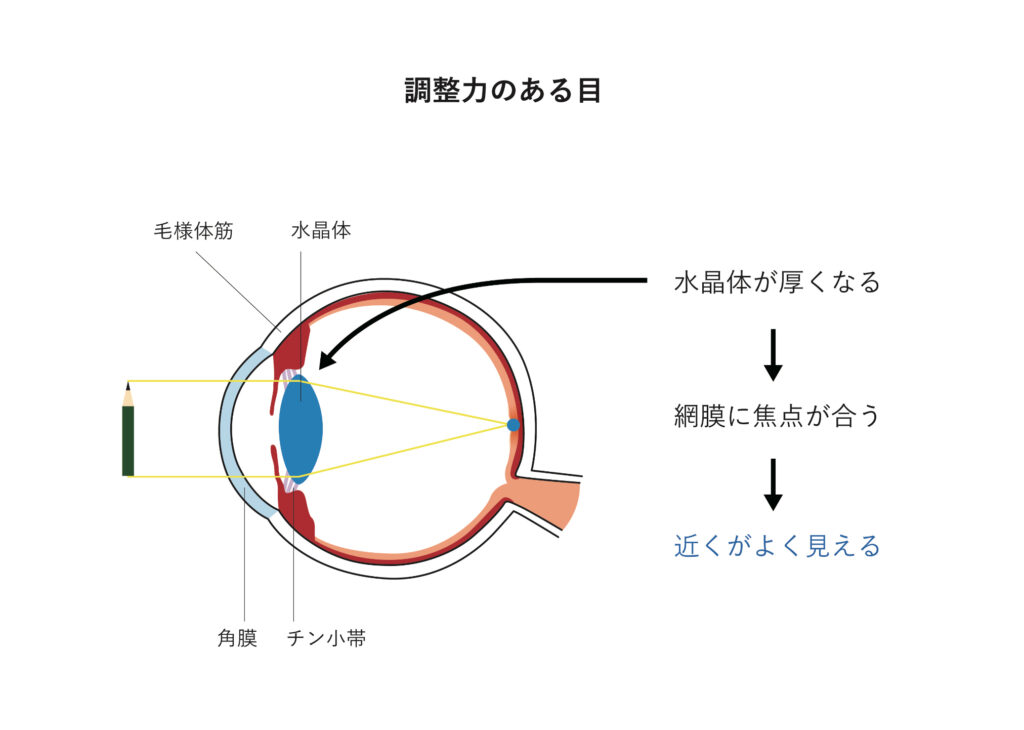
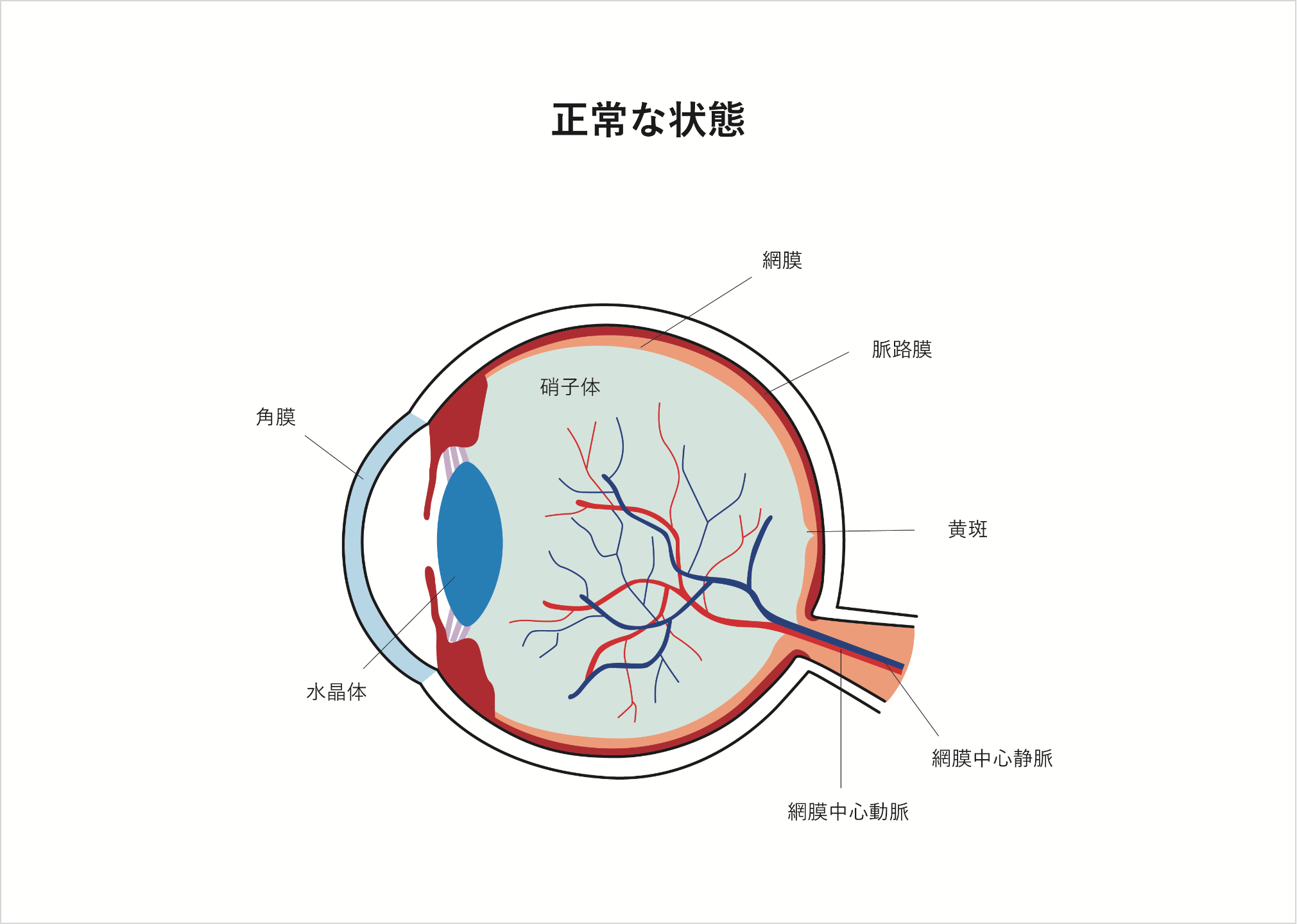
目は小型カメラに似ており、細かな光学的なパーツで構成されています。前方にある角膜と水晶体はレンズにあたり、後方にある光を感じる神経の膜(網膜)に焦点を合わせることで、ものが見える仕組みになっています。さらに水晶体の周りには小さな筋肉がついており、水晶体の厚みを変えることで焦点調節を行います。この働きを調整力といいます。
参考資料(書籍名やWEBサイトなど)
近視 – 目の病気百科|参天製薬
遠視・老眼 – 目の病気百科|参天製薬
乱視 – 目の病気百科|参天製薬
日本眼科学会:目の病気 近視、遠視、乱視
視力低下(屈折・調節異常)
老視
(ろうし)
老視とは、遠くを見たり近くを見たり、自由にピントを変える力が衰えることによって起こるもので、近くのものを見る際に困難をきたした状況をさします。40歳代くらいから徐々に、近くを見る作業の時に眼が疲れるなどの不快感を感じ始めます。遠方のものに焦点が合うことの多い遠視では、老視の症状をより早く自覚することが多いようです。近視の人はもともと近くに焦点が合いやすいため老視の症状を自覚しにくいといえますが、普段遠くを見るために使用しているメガネをかけた状態で近くのものがぼやけるなどの症状が出現します。
参考資料(書籍名やWEBサイトなど)
日本眼科学会:目の病気 老視
遠視・老眼 – 目の病気百科|参天製薬
6 – 3 – 2 / 眼瞼や涙器の病気
眼瞼や涙器の病気
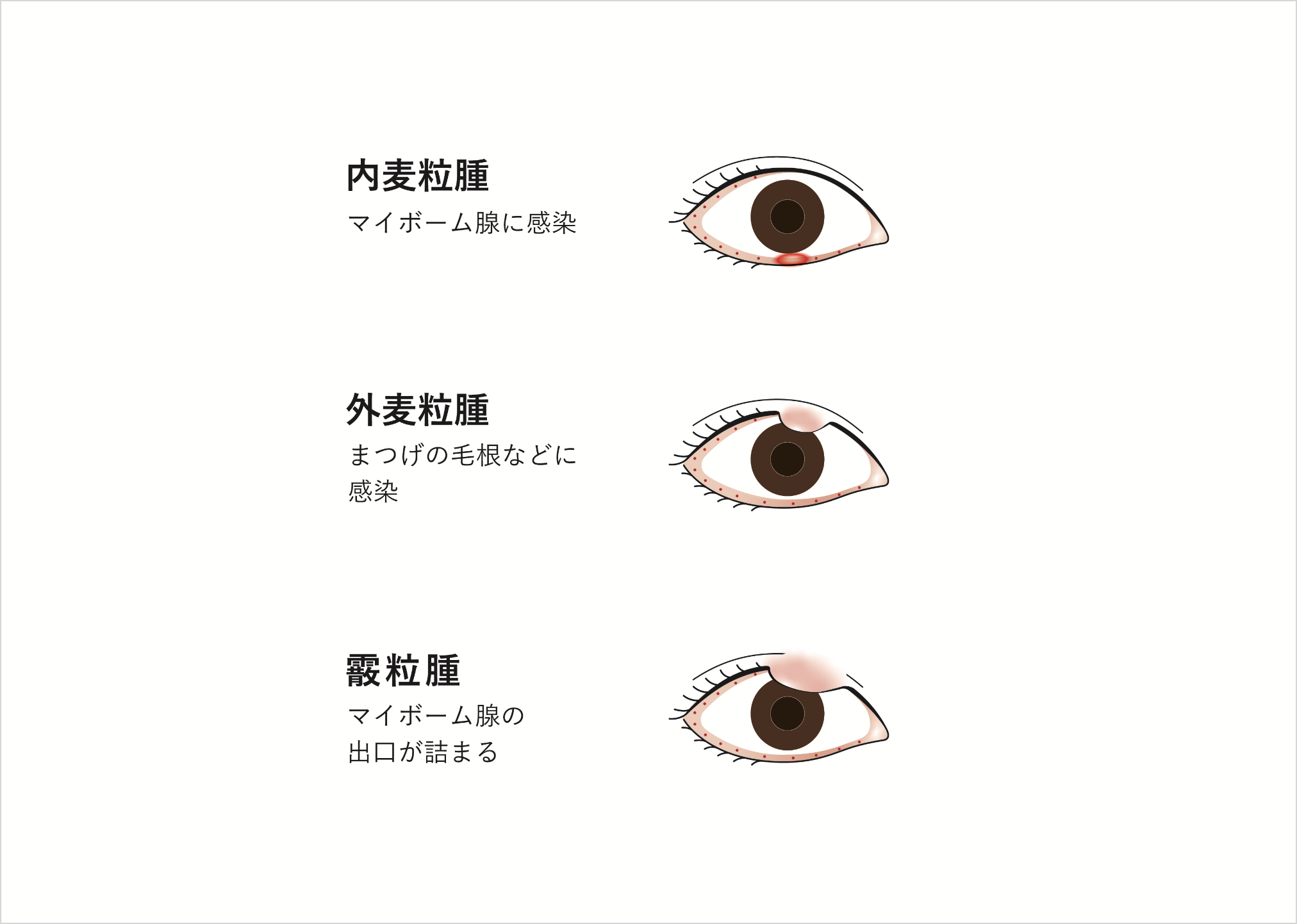
麦粒腫・霰粒腫
(ばくりゅうしゅ・さんりゅうしゅ)
麦粒腫は俗に「ものもらい」と呼ばれる病気です。汗を出す腺やまつげの毛根に感染した場合を外麦粒腫、マイボーム腺の感染を内麦粒腫と呼びます。
原因は細菌感染によるもので、初めはまぶたに局所的な赤みが出現し、しばしば軽度の傷みやかゆみを伴います。炎症が強くなってくると、赤み・腫れ・痛みが強くなり、化膿が進むと腫れた部分が自然に破れて膿が出る場合も。膿が出てしまえば、症状は回復に向かいます。
麦粒腫が細菌感染する一方、細菌感染を伴わない無菌性の炎症が霰粒腫です。まぶたにあるマイボーム腺の出口がつまって慢性的な炎症が起きた結果、肉芽腫という塊が発生する病気です。まぶたの腫れや異物感が現れますが、典型例では痛みも赤みもなく、まぶたにコロコロしたできもの(腫瘤)が発生します。炎症を伴った場合は麦粒腫と似た症状が出ることがあり、これを急性霰粒腫と呼びます。
参考資料(書籍名やWEBサイトなど)
日本眼科学会:目の病気 麦粒腫
日本眼科学会:目の病気 霰粒腫
眼瞼や涙器の病気
眼瞼下垂
(がんけんかすい)
眼瞼下垂とは、目を開いたときに上眼瞼縁が正常の位置(角膜の上方が少し隠れる高さ)より下がっている状態をいいます。このことにより、上方の視野が狭く感じられたり、外見が悪くなったりといった不都合が起こります。
原因は大きく、先天性と後天性に分けられます。
先天性眼瞼下垂は出生直後からみられ、日を追って少しずつ開くようになります。また、後天性眼瞼下垂では加齢性(老人性)眼瞼下垂がもっとも多くみられます。
参考資料(書籍名やWEBサイトなど)
6 – 3 – 3 / 眼の病気
結膜の病気
アレルギー性結膜炎
(あれるぎーせいけつまくえん)
アレルギー性結膜炎は目に起こる様々なアレルギー疾患の総称です。アレルギーは外から体内に異物が入ってきたときに起こる「免疫反応」のひとつで、細菌やウイルスなどの病原微生物に対して生じる反応との大きな違いは、本来無害な物に対してからだが過剰に反応する点です。
アレルギー物質が体内に入ると、体の中の「好酸球」という白血球の仲間の細胞が反応して、かゆみやくしゃみなどのアレルギー症状が現れます。原因は分からないことが多いものの、大気汚染やダニの増加など、最近の大きな環境の変化が原因ではないかと考えられています。
また、体の各臓器のなかでも、目はアレルギーが起こりやすい臓器です。かゆみやゴロゴロする感じ(異物感)主な症状で、涙や目やにがでることもあります。近年増加しているアトピー性皮膚炎に合併する目のアレルギー性炎症は視力を侵す場合もあり、しばらくすれば治るとばかりは言えないために注意が必要です。
参考資料(書籍名やWEBサイトなど)
日本眼科学会:目の病気 アレルギー性結膜炎
アレルギー性結膜炎 – 目の病気百科|参天製薬
結膜の病気
ウイルス性結膜炎
(ういるすせいけつまくえん)
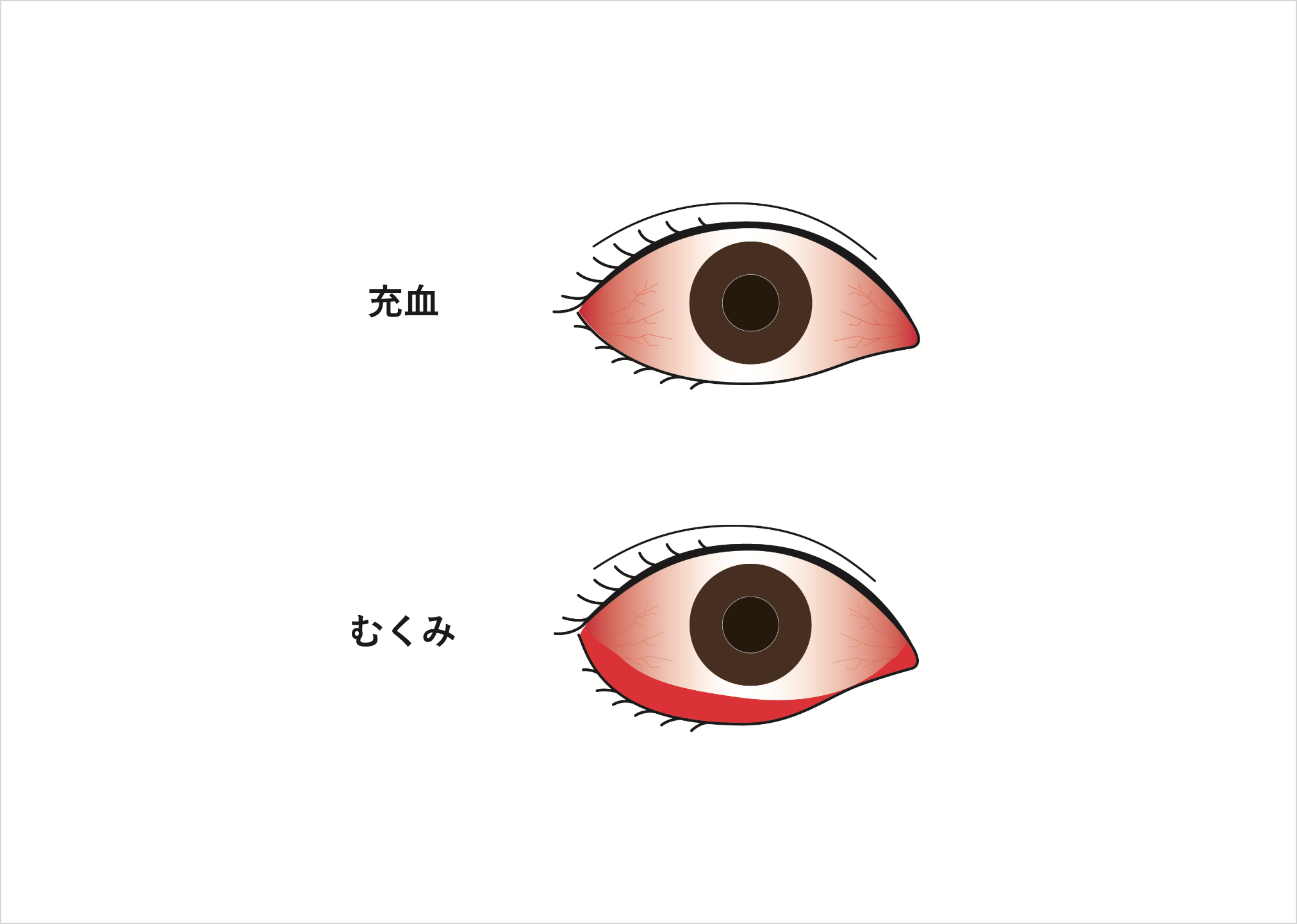
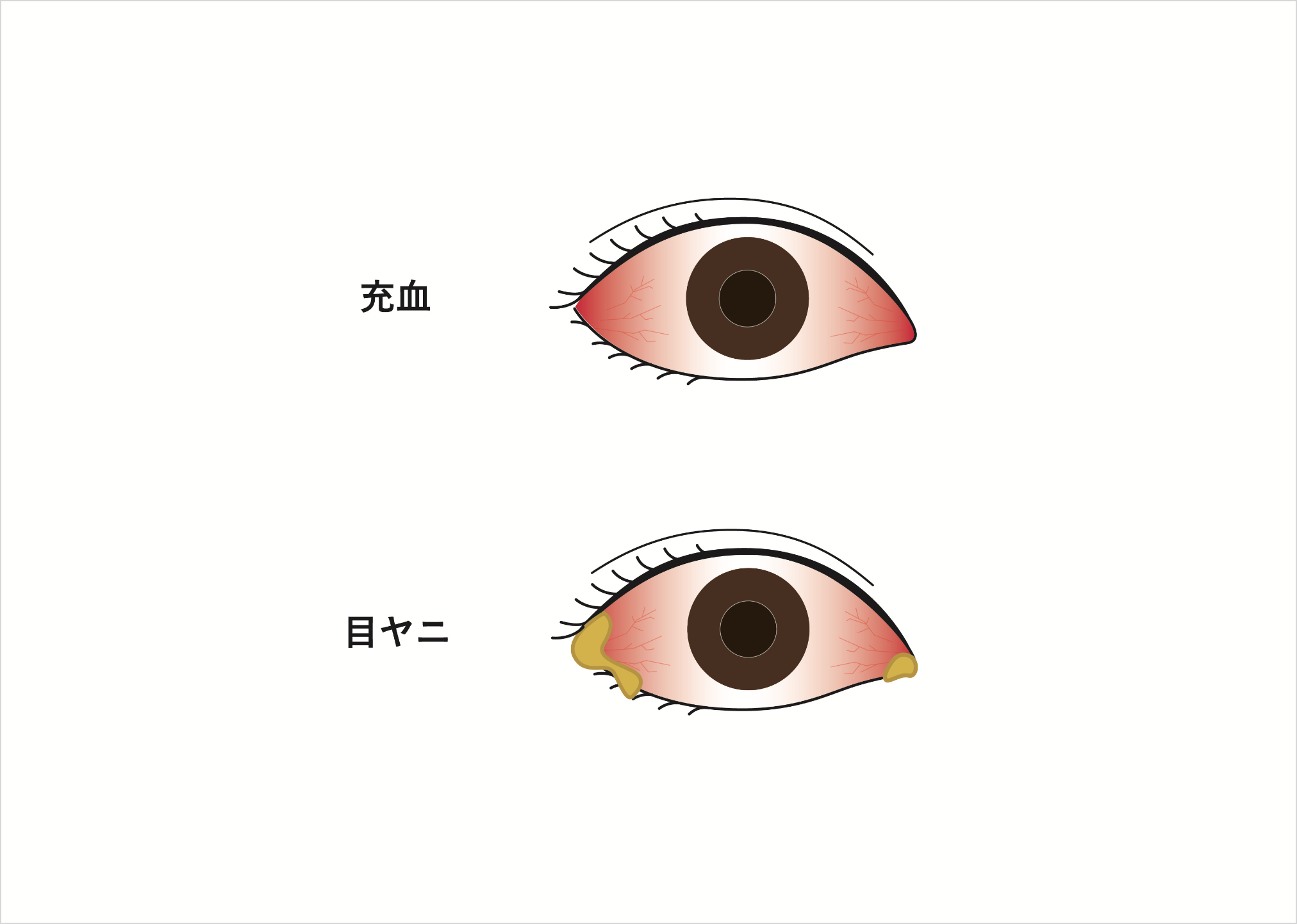
ウイルス性結膜炎はウイルス感染によって引き起こされる結膜炎で、結膜炎のなかではアレルギー性結膜炎と並んで患者さんの多い病気です。結膜が充血し、目やにが出たり、涙が自然に出て、ゴロゴロした目の痛みが現れたりします。
原因となるウイルスには、アデノウイルス、エンテロウイルス、ヘルペスウイルスなどがありますが、いずれも他人からウイルスが体内に侵入して発症するものであり、感染力が強く、家庭内感染や学校内などの集団感染などの原因になります。
参考資料(書籍名やWEBサイトなど)
結膜の病気
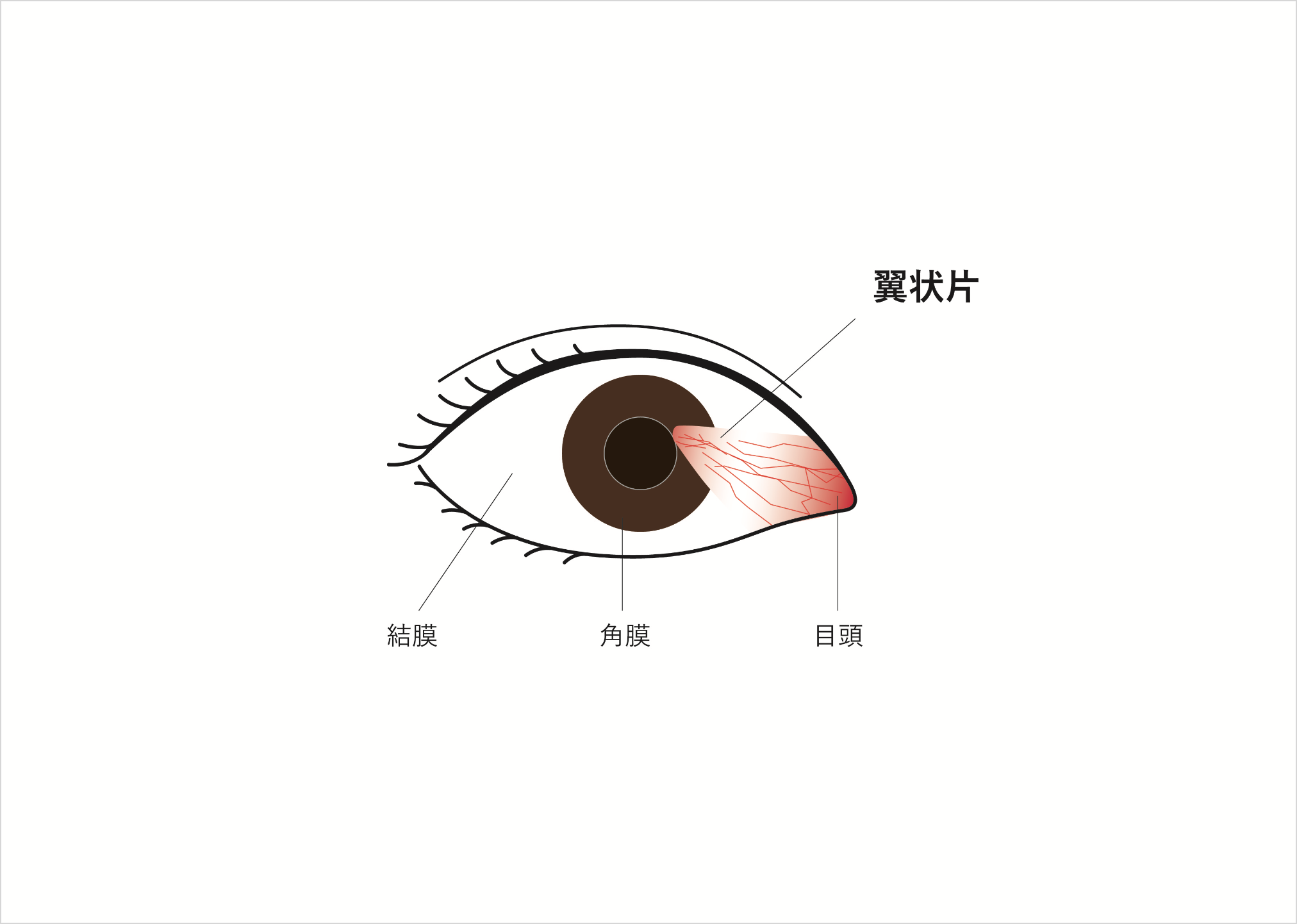
翼状片
(よくじょうへん)
白目の表面を覆っている半透明の膜である結膜が、目頭の方から黒目に三角形状に入り込んでくる病気で、充血や異物感などの自覚症状が現れます。鏡で自分の目を見れば一目瞭然なので、「白目の一部が黒目に伸びてきた」という症状で受診される人がほとんど。両目に起こることもあります。
原因は不明ですが高齢者に多く、病気の発生には紫外線が関係していると言われています。
参考資料(書籍名やWEBサイトなど)
6 – 3 – 4 / 角膜の病気
| No. | 箇所 | 病名 |
|---|---|---|
| 6-3-4 | 角膜の病気 | 角膜内皮障害(水疱性角膜症) 円錐角膜 ドライアイ |
角膜の病気
角膜内皮障害(水疱性角膜症)
(かくまくないひしょうがい(すいほうせいかくまくしょう))
ヒトの角膜内皮細胞は一度障害されると再生せず、障害された部分は周りの内皮細胞が面積を拡大して補っています。角膜内皮細胞は角膜の透明度を維持するためになくてはならない存在です。内皮細胞の密度がある限度を超えて少なくなると、角膜にむくみが発生し、角膜の透明性が維持できなくなり、この状態を水疱性角膜症と呼びます。
原因としては、内眼手術やレーザー治療、急激な眼圧の上昇、眼の外傷など様々です。また、角膜全体にむくみが出現しないうちは、特に症状がありません。角膜にむくみが出現してかすみを自覚するまでに進行すると、角膜表面を構成する細胞(角膜上皮細胞)が剥げやすくなり、非常に強い目の痛みを自覚するようになります。
参考資料(書籍名やWEBサイトなど)
角膜の病気
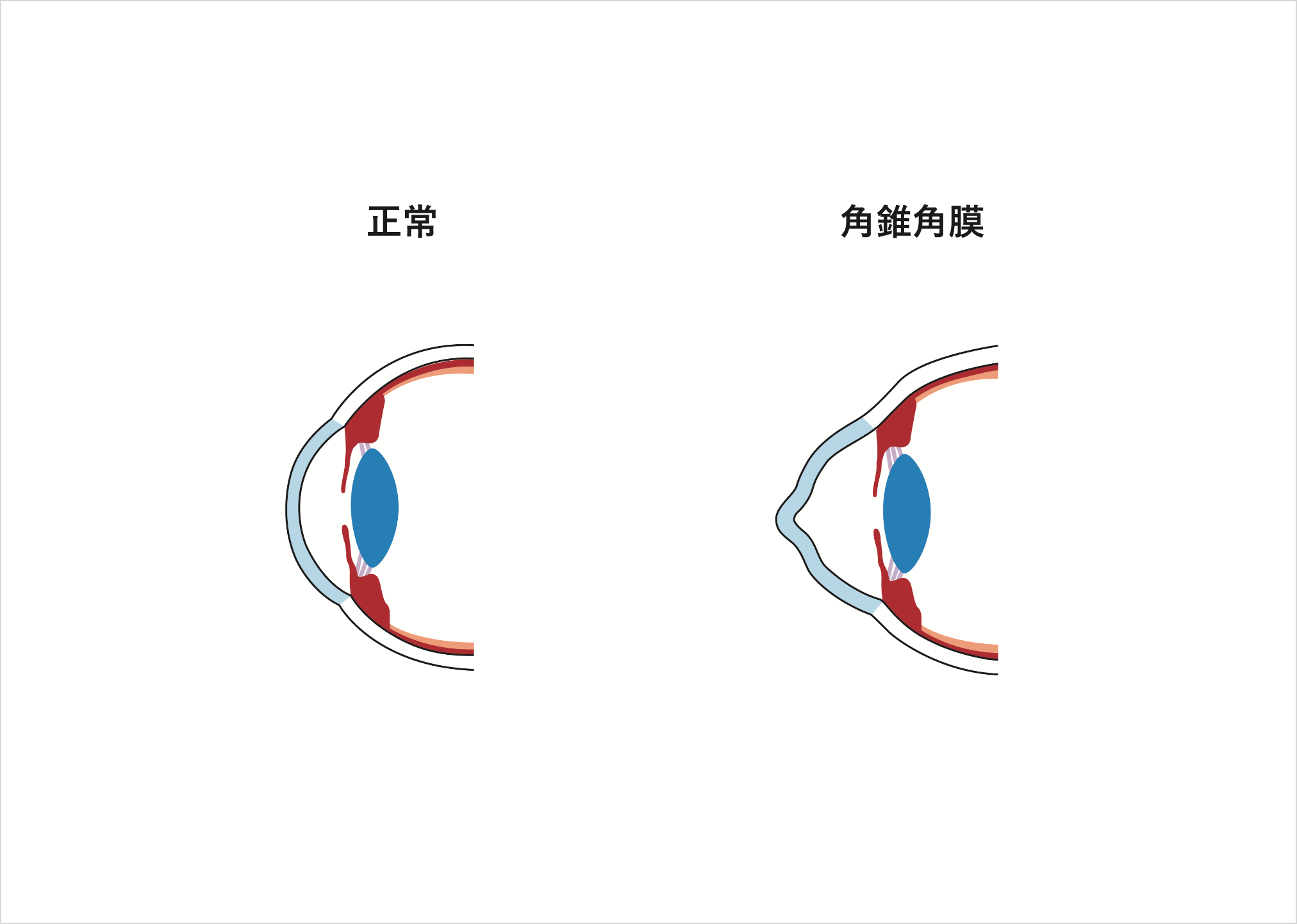
円錐角膜
(えんすいかくまく)
角膜の中央部分の厚みが薄くなり、角膜が前方へ円錐状に突出する病気です。これにより角膜の歪み(乱視など)が生じるため視力が低下します。さらに、「急性水腫」という病態になると、著しい視力の低下もみられます。通常は両眼に発症しますが、左右の眼で進行の程度に差があることが多いです。また、思春期に発症することが多く、徐々に進行し30歳を過ぎる頃から進行が止まるとされています。ただ個人差があるため、30歳を超えて進行することもあります。
原因は現在のところ不明ですが、目をこする癖やアトピーのある人に多い傾向があります。
細隙灯顕微鏡検査で角膜の突出を確認し、また角膜形状解析検査などで角膜中央部、もしくは中央よりやや下方の角膜のカーブにより診断します。また、突出の程度がごく軽度の場合は、角膜形状解析検査で判定します。
角膜の病気
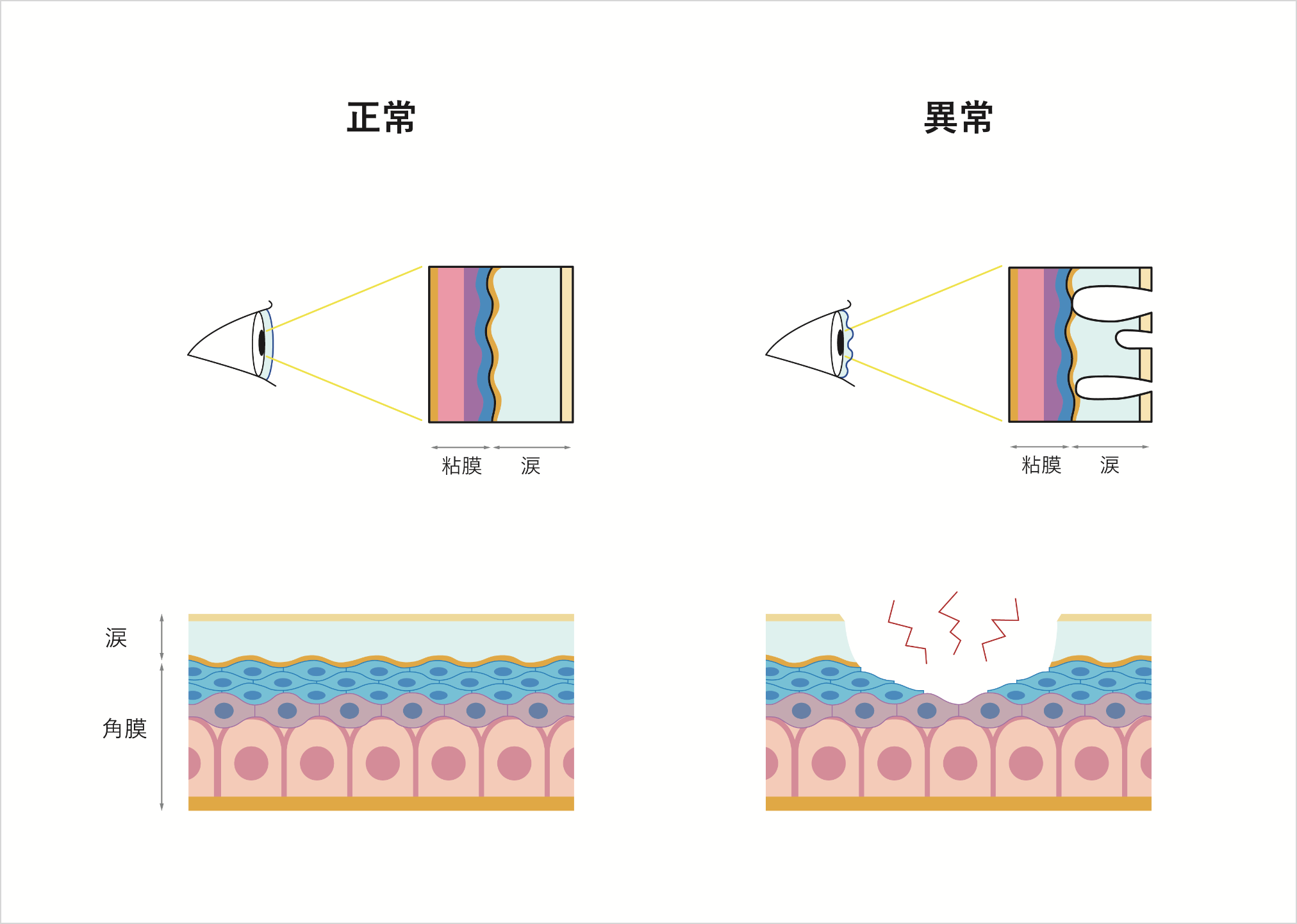
ドライアイ
(どらいあい)
涙の分泌量が減ったり、量は十分でも涙の質が低下することによって、目の表面を潤す力が低下した状態をドライアイと呼びます。現在、日本では約800~2200万人ものドライアイの患者さんがいるといわれ、オフィスワーカーにおいては3人に1人がドライアイという報告もあり、年々増加傾向にあります。
症状としては目の乾燥感だけでなく、異物感・目の痛み・まぶしさ・目の疲れなど、様々な慢性の目の不快感を生じます。目を使い続けることによる視力の低下も起こります。
診断のための検査では、涙の量を調べる「シルマー試験」や染色液で涙の安定性を調べる「涙液層破壊時間検査」などが行われます。
参考資料(書籍名やWEBサイトなど)
日本眼科学会:目の病気 ドライアイ
ドライアイ – 目の病気百科|参天製薬
6 – 3 – 5 / 水晶体の病気
| No. | 箇所 | 病名 |
|---|---|---|
| 6-3-5 | 水晶体の病気 | 白内障 |
水晶体の病気
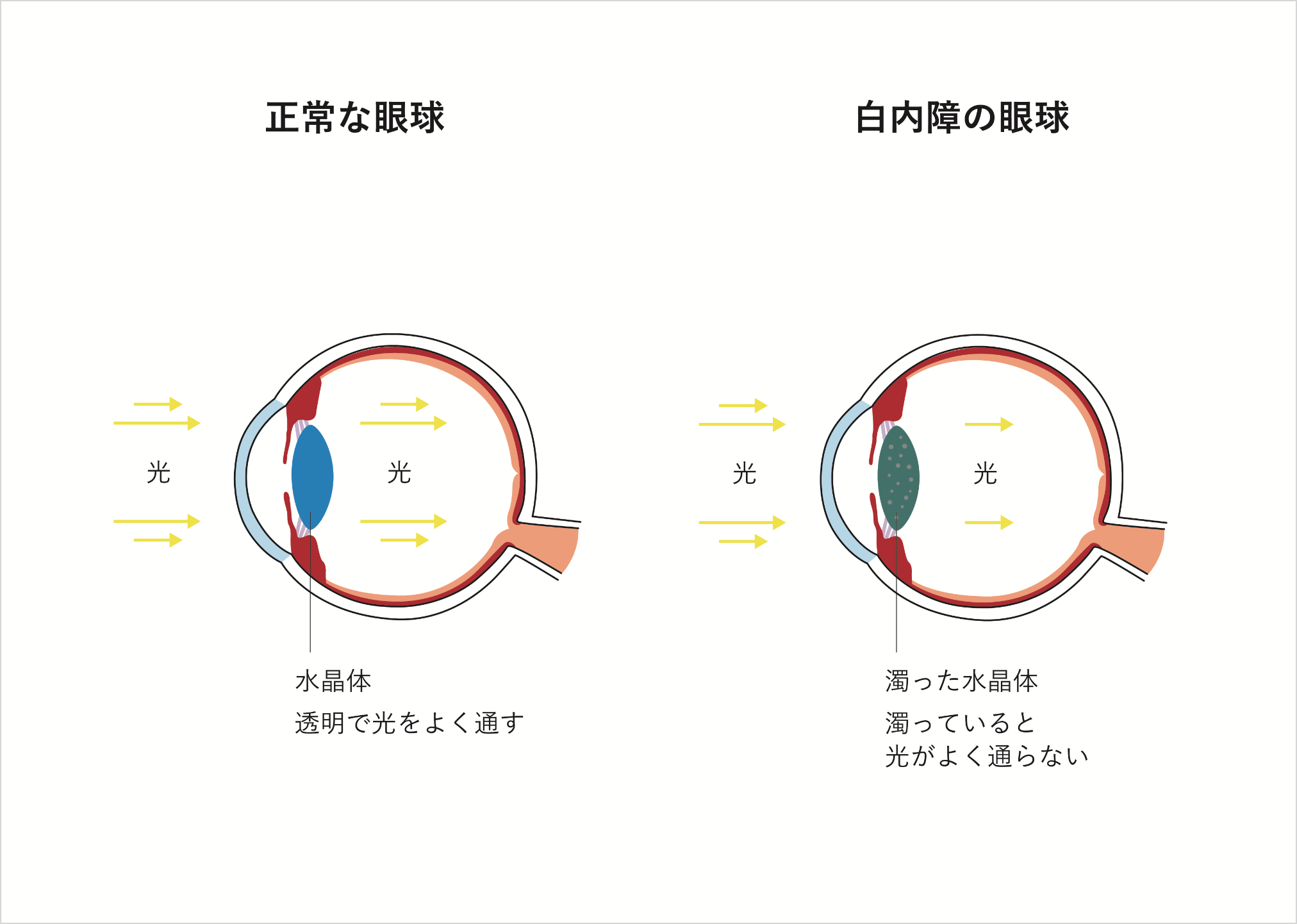
白内障
(はくないしょう)
眼の中の水晶体が濁ることで光が眼の中に入りにくくなり、視力の低下や霧視が起こる疾患です。白内障の種類は濁りの状態によって細かく分類されていますが、主に、
〇 前嚢下白内障
〇 皮質白内障
〇 核白内障
〇 後嚢下白内障
に分けられます。
白内障の原因の多くは加齢によるものです。一般的には老人性白内障と呼ばれ、主として皮質の混濁(皮質白内障)や核の硬化(核白内障)が進行します。初期症状はかすみ、物が二重に見える、まぶしく見えるなどですが、進行すると視力が低下し、眼鏡での矯正も不可能となります。
参考資料(書籍名やWEBサイトなど)
日本眼科学会:目の病気 白内障
白内障 – 目の病気百科|参天製薬
6 – 3 – 6 / ぶどう膜の病気
| No. | 箇所 | 病名 |
|---|---|---|
| 6-3-6 | ぶどう膜の病気 | ぶどう膜炎 |
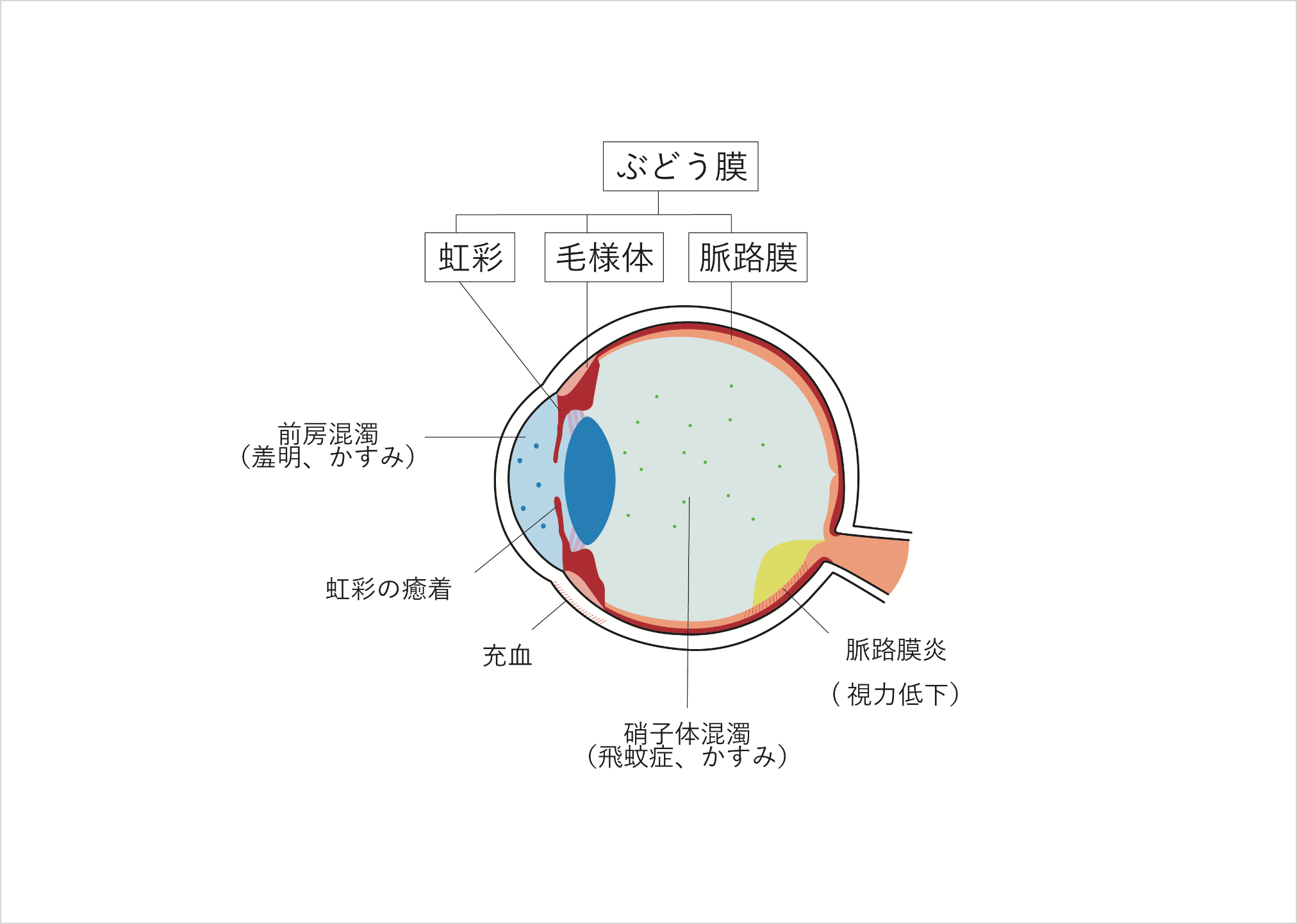
ぶどう膜の病気
ぶどう膜炎
(ぶどうまくえん)
目の中に炎症を起こす病気の総称で、「内眼炎」とも呼ばれます。その原因には失明に至る重症なものもあり、様々です。数日から数週間で治ることは少なく、数か月から数年、病気によっては持病として付き合っていかなければならないものもあります。
ぶどう膜炎が生じると、目の中の透明な前房と硝子体に炎症細胞が浸潤するため、霞視(霞がかったように見えること)や飛蚊症(虫が飛んでいるように見えること)、羞明感(まぶしく感じること)、そのほか視力低下、眼痛、充血などの症状が現れます。片眼だけのことも両眼のこともあり、両眼交互に症状が現れることもあります。症状の経過は、だんだん悪くなるものものあれば、一時的に良くなり再びまた悪くなるといった再発・寛解を繰り返すものまで様々です。
また、頻度の高い原因疾患としては、日本ではサルコイドーシス・原田病・ベーチェット病が多く、この3つの病気は「日本における三大ぶどう膜炎」と言われていました。近年ではベーチェット病が減少し、強膜炎や急性前部ぶどう膜炎が上位原因疾患となっています。ただし、原因疾患が分からないケースも3人に1人程度あります。
検査としては、一般的な眼科検査、蛍光眼底造影や網膜断面構造解析(光干渉断層撮影:OCT)などの眼科特殊検査に加えて、血液検査・胸部X線検査などの全身検査、ツベルクリン反応検査が行われます。また、目の組織採取が必要であったり、診断的治療目的の手術が施行されることもあります。サルコイドーシスや原田病、ベーチェット病のような全身の免疫異常が原因の場合は、目以外のからだにも症状が現れるため、詳細な問診が重要です。
参考資料(書籍名やWEBサイトなど)
6 – 3 – 7 / 網膜・硝子体の病気
網膜・硝子体の病気
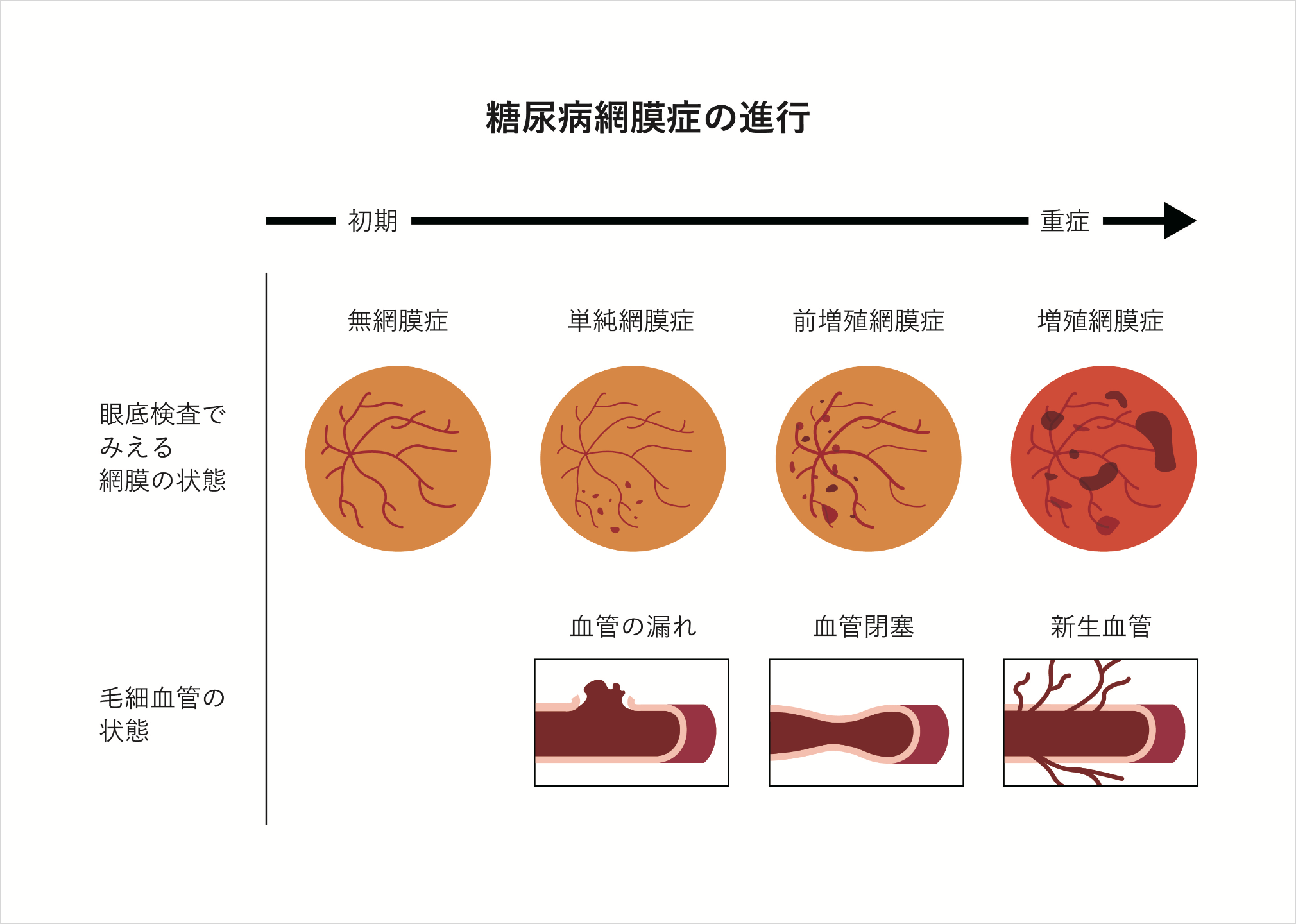
糖尿病網膜症
(とうにょうびょうもうまくしょう)
糖尿病網膜症は糖尿病腎症・神経症とともに糖尿病の3大合併症のひとつで、日本では成人の失明原因の上位に位置します。糖尿病になってから数年から10年以上経過して発症するといわれていますが、かなり進行するまで自覚症状がない場合もあり、まだ見えるから大丈夫という自己判断は危険です。糖尿病の人は目の症状がなくても定期的に眼科を受診し、眼底検査を受けることが推奨されます。
糖尿病網膜症は進行の程度により、初期の「単純糖尿病網脈症」、そこから一歩進行した「前増殖糖尿病網膜症」、重症段階とされる「増殖糖尿病網膜症」の大きく3段階に分類されます。
参考資料(書籍名やWEBサイトなど)
糖尿病網膜症 – 目の病気百科|参天製薬
日本眼科学会:目の病気 糖尿病網膜症
網膜・硝子体の病気
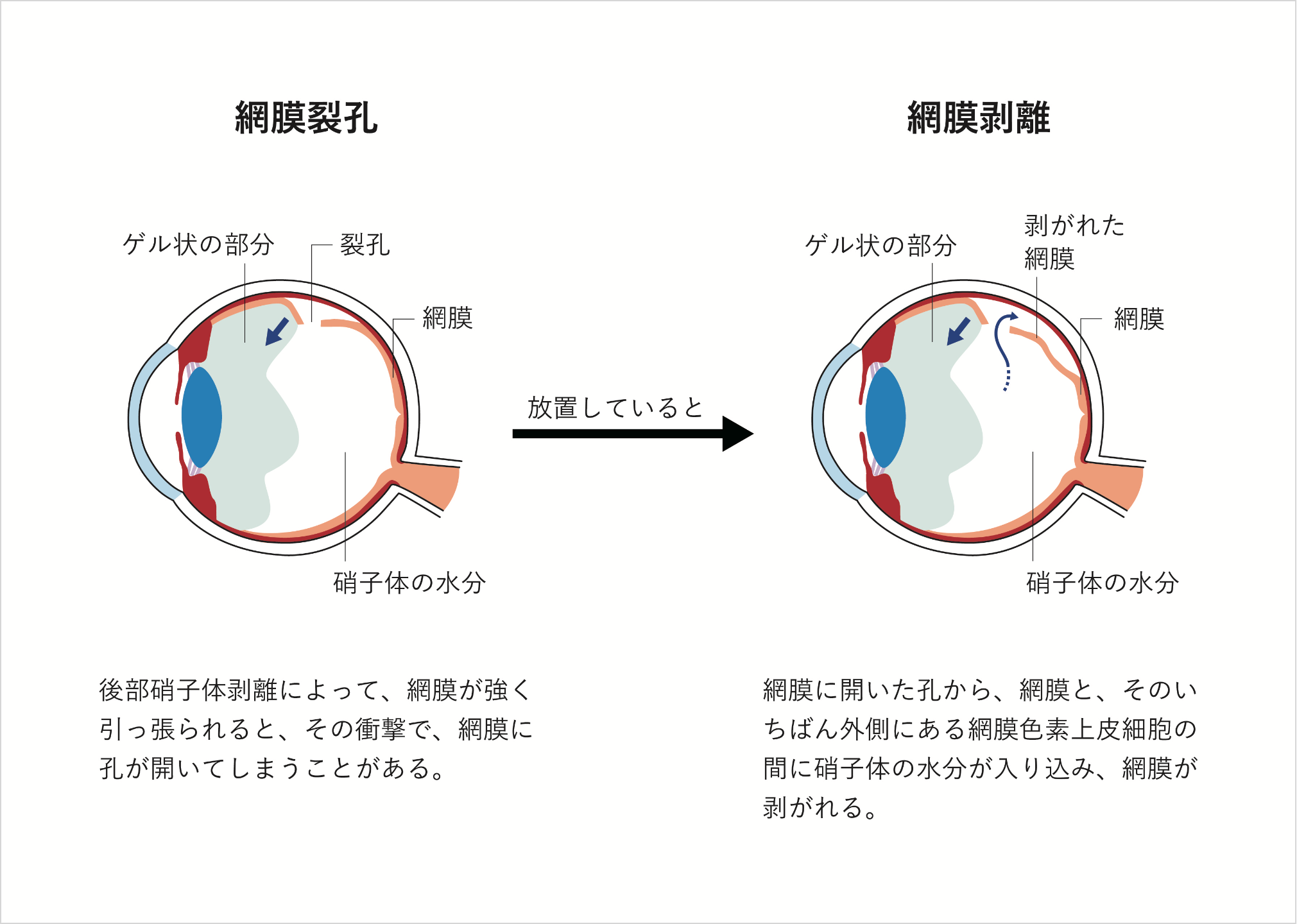
網膜剥離
(もうまくはくり)
眼球をカメラに例えると、網膜はフィルムにあたります。レンズに相当する角膜・水晶体から入った光がフィルムに相当する網膜に当たると、網膜はそれを電気信号に変え、視神経を介して脳に刺激を伝達し、その結果ものが見えます。網膜剥離は網膜が何らかの原因により眼球壁側から剥離したことを指し、治療法、経過はその原因により異なります。
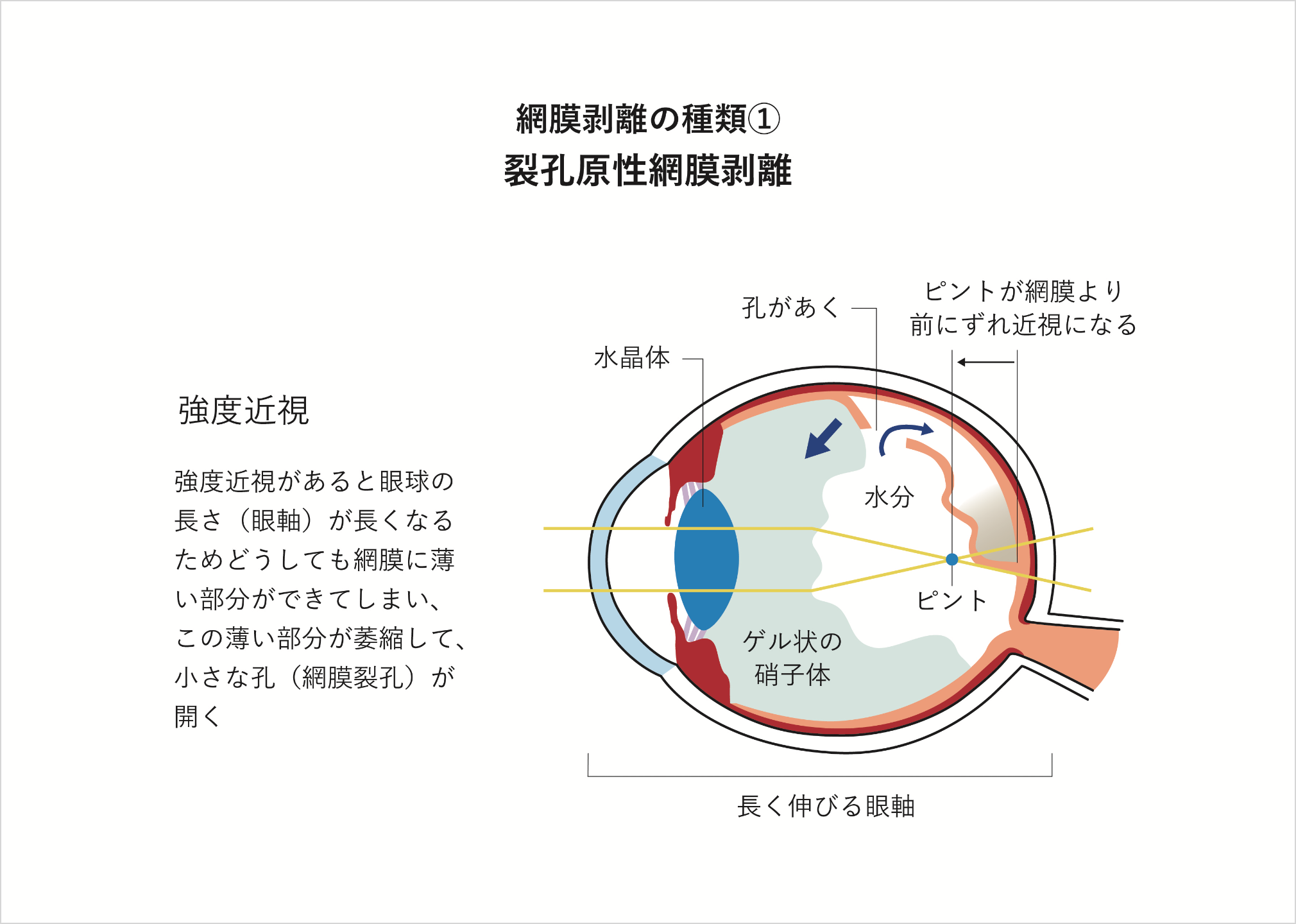
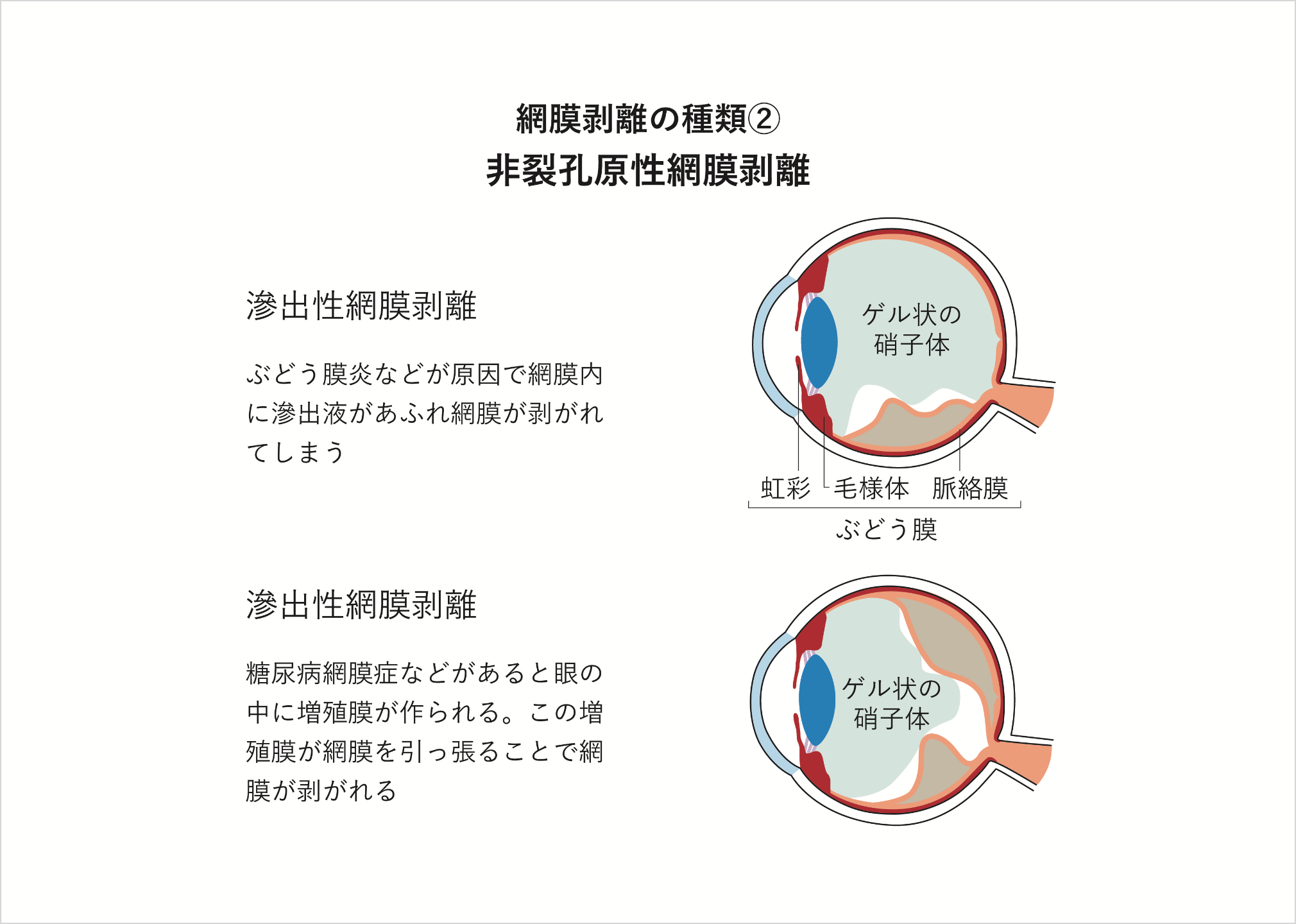
網膜剥離のなかでは「裂孔原性網膜剥離」が最も多くみられ、網膜に孔(網膜裂孔・網膜円孔)が開いてしまい、目の中にある水(液化硝子体)がその孔を通って網膜の下に入り込むことで発生します。また「非裂孔原性網膜剥離」もあり、牽引性網膜剥離と滲出性網膜剥離に分類されます。牽引性網膜剥離は眼内に形成された増殖膜あるいは硝子体などが網膜を牽引することにより網膜が剥離して起き、重症の糖尿病網膜症などにみられます。滲出性網膜剥離は、網膜内あるいは網膜色素上皮側から何らかの原因で滲出液が溢れてきたために網膜が剥離してしまった状態で、ぶどう膜炎などでみられます。
裂孔原性網膜剥離の前駆症状としては、飛蚊症(小さなゴミのようなものが見える症状)や光視症(視界の中に閃光のようなものが見える症状)を自覚することがありますが、無症状のこともあります。病状が進んでいくと視野欠損(カーテンをかぶせられたように見えにくくなる症状)や視力低下が起きますが、網膜には痛覚がないので痛みはありません。
また、裂孔原性網膜剥離では瞳孔を大きくする目薬を点眼し、網膜が剥離しているかどうかを調べる眼底検査のほか、必要に応じて超音波検査などを行います。
参考資料(書籍名やWEBサイトなど)
網膜剥離 – 目の病気百科|参天製薬
日本眼科学会:目の病気 網膜剥離
網膜・硝子体の病気
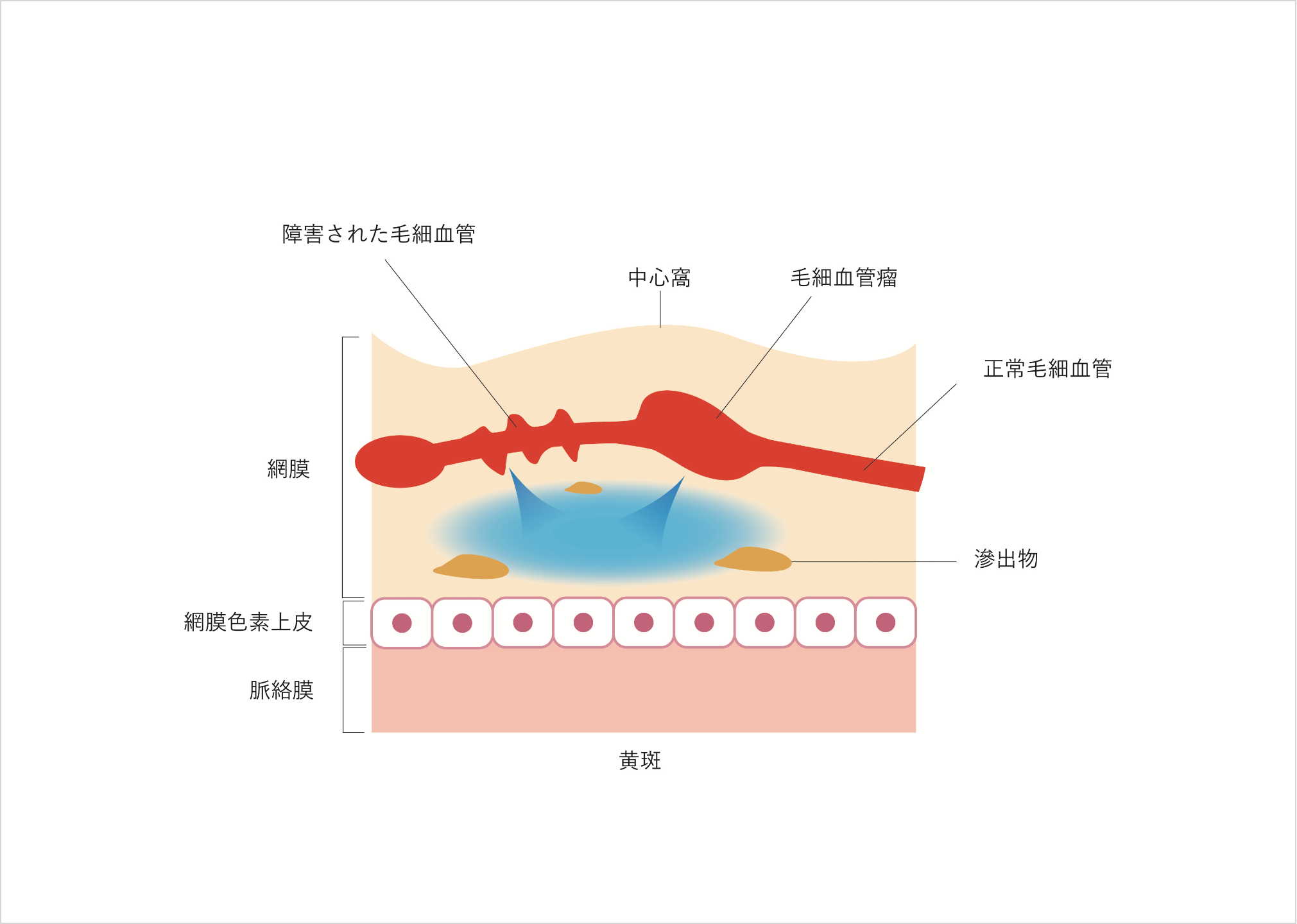
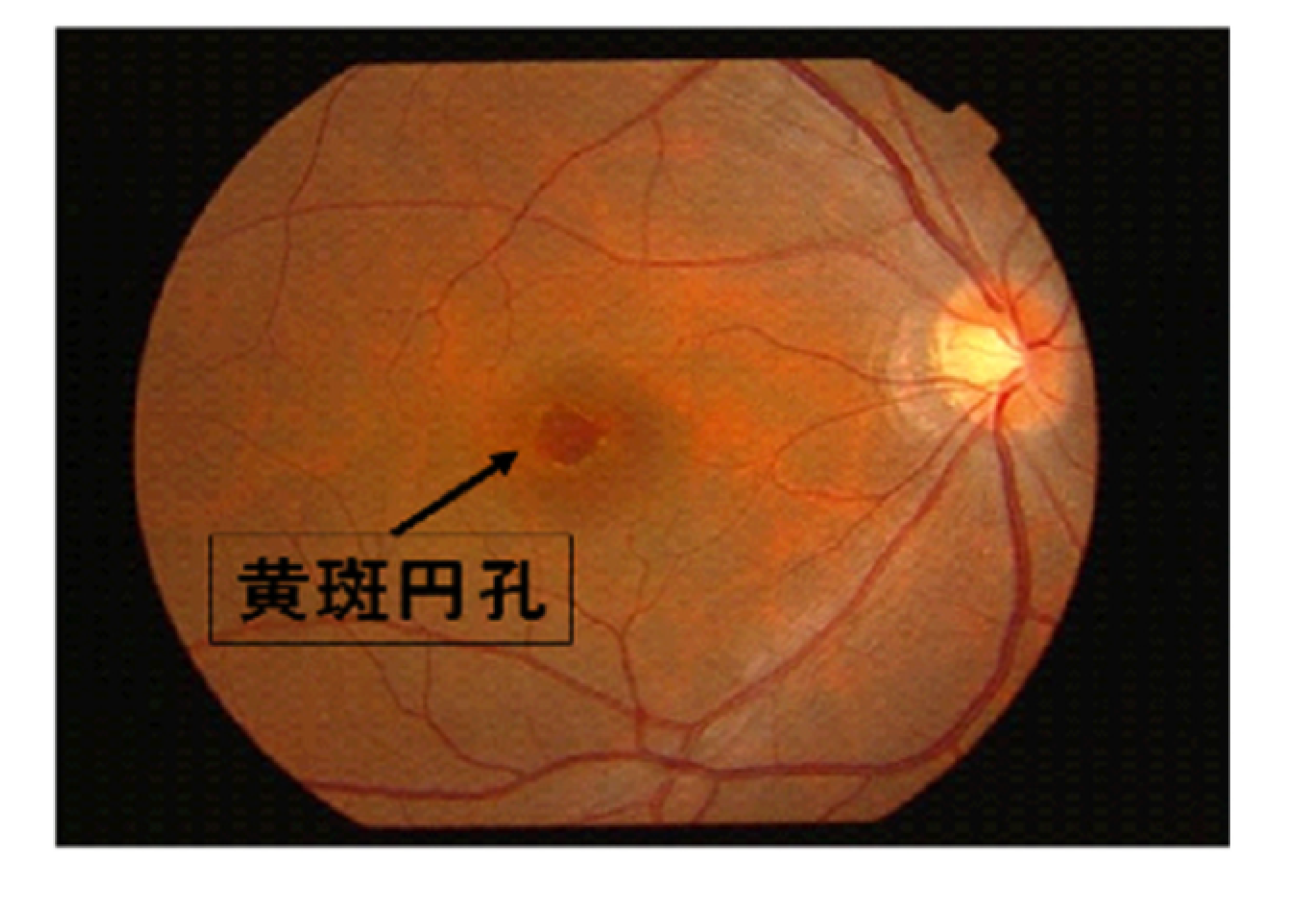
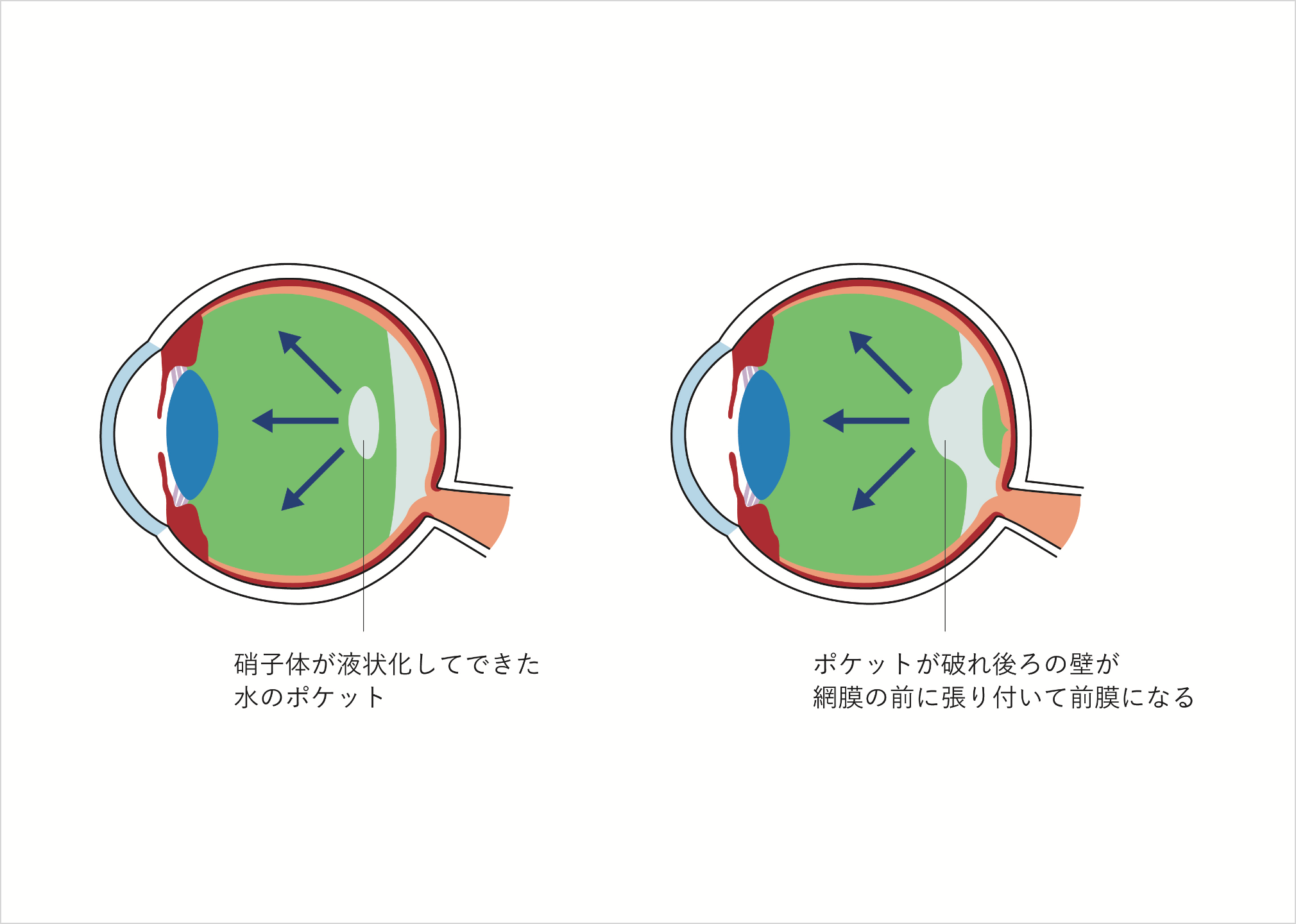
黄斑円孔
(おうはんえんこう)
中心窩の網膜に穴(孔)が空いてしまう病気です。穴自体は直径0.5mmに満たないとても小さなものですが、最も視力が鋭敏な部分にできるため、大きな影響が現れます。完全な穴が形成されてしまうと、視力は0.1前後(近視などは矯正した状態で)になってしまいます。
硝子体の収縮が関係して起こるため、後部硝子体剥離が起こる60代をピークに、その前後の年齢層の人に多発します。特に硝子体の液化が進みやすい近視の人や女性に多い傾向があります。
網膜の表面に薄皮のような膜が張ってしまった状態です。網膜の中でもモノを見る中心部のことを特に「黄斑」と呼ぶため、網膜前膜あるいは黄斑前膜といいます。膜のせいで網膜へ届く光が遮られ、その膜が縮んで網膜にシワができてしまうため、視力低下、かすんで見える、ゆがんで見えるなどの症状が出てきます
網膜・硝子体の病気
網膜前膜・黄斑前膜
(もうまくぜんまく・おうはんぜんまく)
網膜の表面に薄皮のような膜が張ってしまった状態です。網膜の中でもモノを見る中心部のことを特に「黄斑」と呼ぶため、網膜前膜あるいは黄斑前膜といいます。膜のせいで網膜へ届く光が遮られ、その膜が縮んで網膜にシワができてしまうため、視力低下、かすんで見える、ゆがんで見えるなどの症状が出てきます
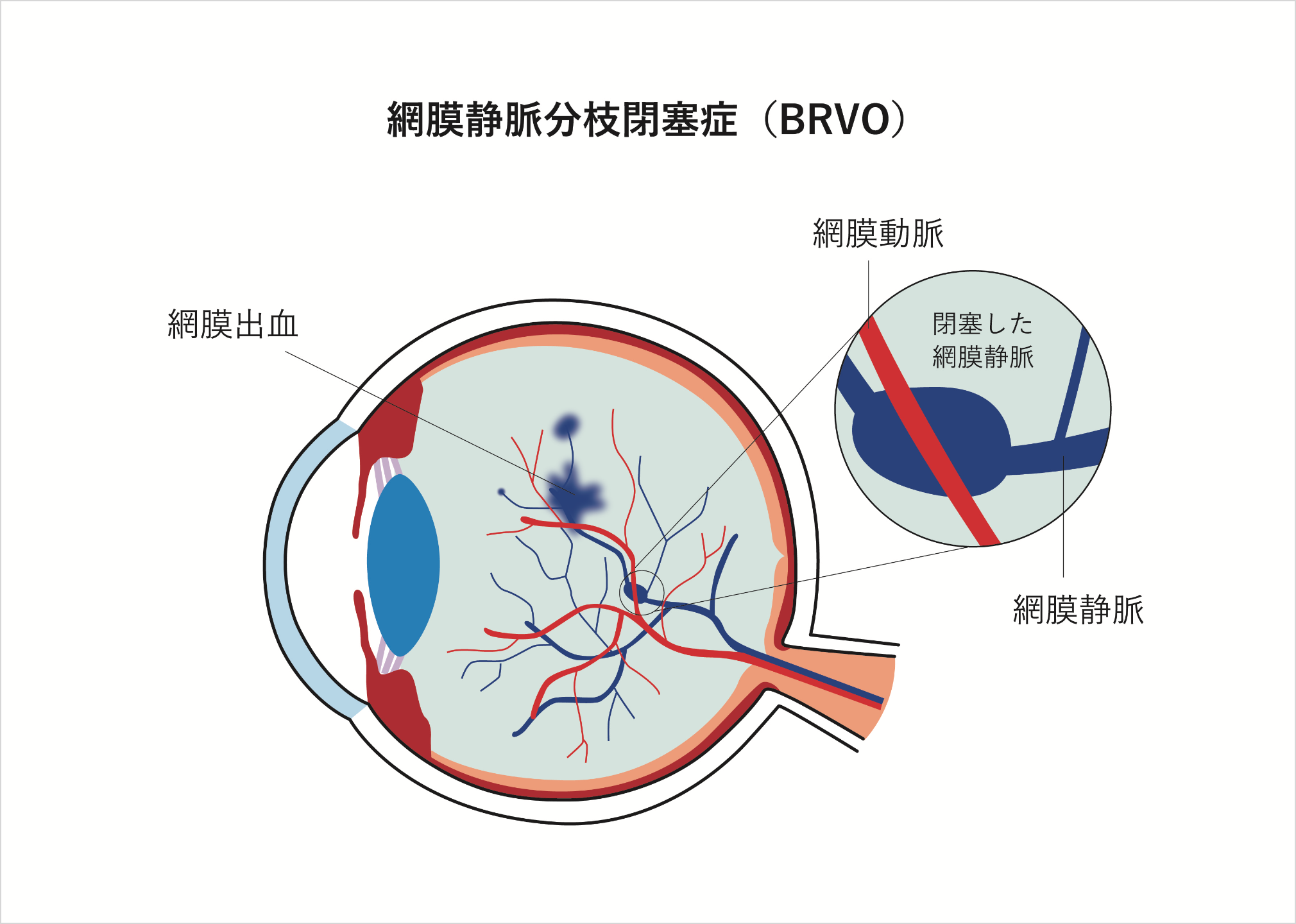
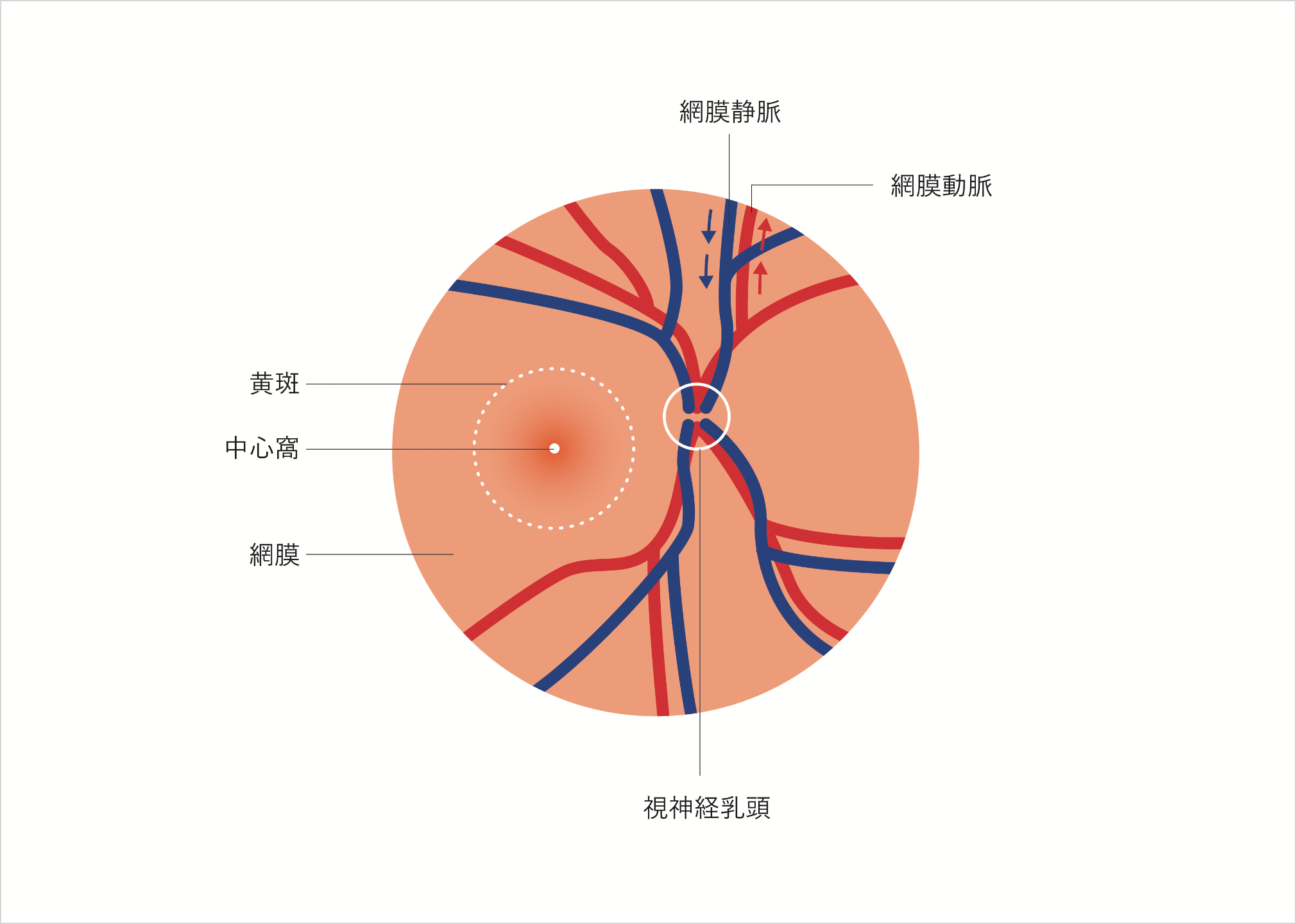
網膜・硝子体の病気
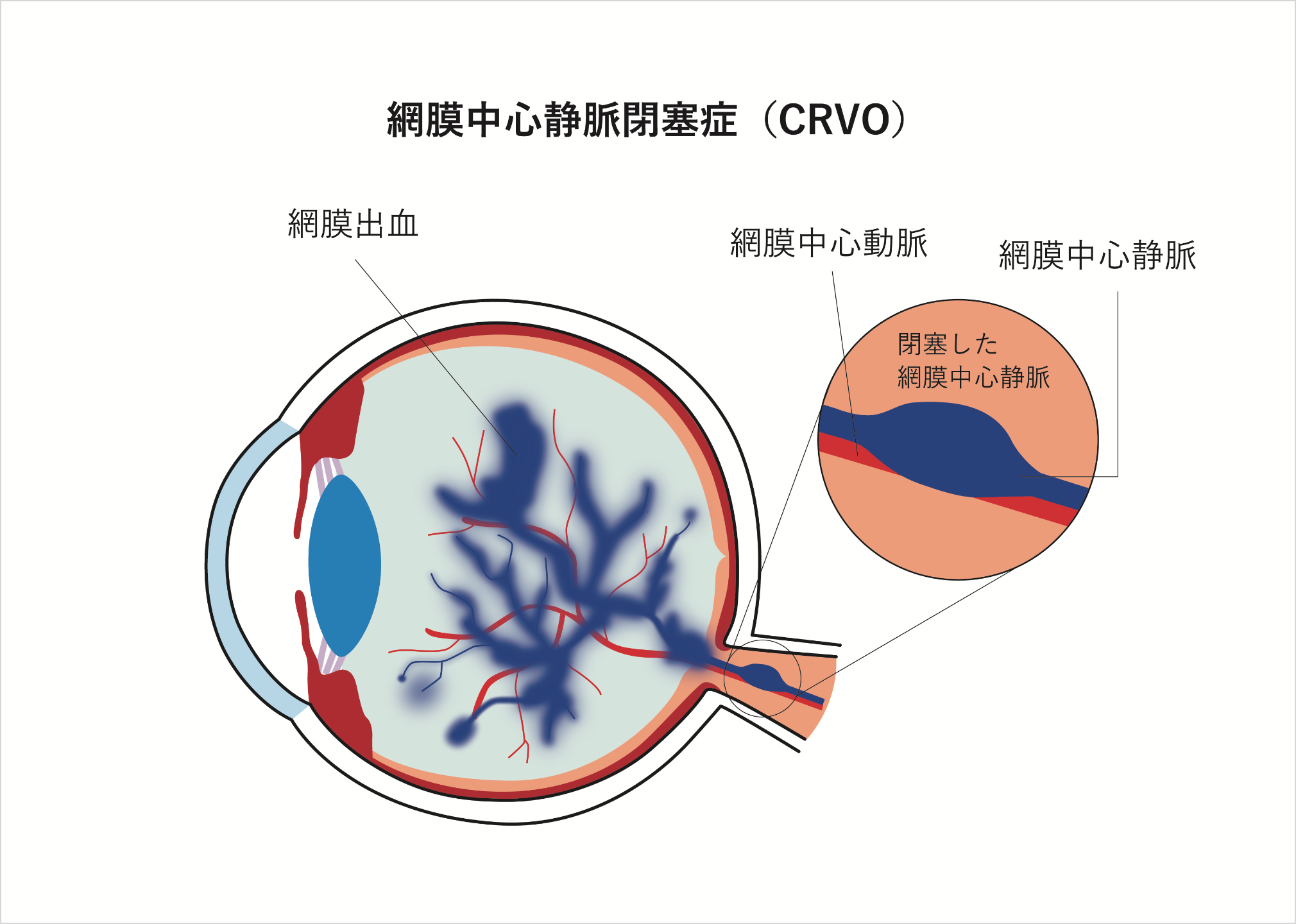
網膜静脈閉塞
(もうまくじょうみゃくへいそく)
眼球の内側には光や色を感じる網膜という組織があります。網膜全体に分布する血管の一つが網膜静脈で、様々な原因で網膜静脈が途絶えると、網膜に出血が現れる網膜静脈閉塞症という疾患になります。網膜静脈の根元が閉塞した場合は網膜中心静脈閉塞症となり、網膜全体に出血。また、静脈の分枝が閉塞すると網膜静脈分枝閉塞症となり、網膜の限局した部位に出血します。
血圧が高く眼底出血がある場合、まずこの疾患が考えられます。急激な視力低下、突然の視野障害が代表的な症状ですが、自然によくなる場合も多く、医師の厳重な管理のもとで経過観察が必要です。
また、急激な視力低下・突然の視野障害・変視症などの症状が現れますが、まったく無症状の場合もあります。
最も多い原因は高血圧。一方で、高血圧がなくても、動脈硬化が高度な場合はそれも原因となります。また、硝子体出血や血管新生緑内障などの合併症を発症する場合もあります。
病変の範囲、部位、血管閉塞の程度を知るために、眼底検査のほか蛍光眼底造影検査を行うことがあります。最近では黄斑のむくみの程度を観察するために、光干渉断層計による検査を行うことも多くなっています。
参考資料(書籍名やWEBサイトなど)
日本眼科学会:目の病気 網膜静脈分枝閉塞症
日本眼科学会:目の病気 網膜中心静脈閉塞症
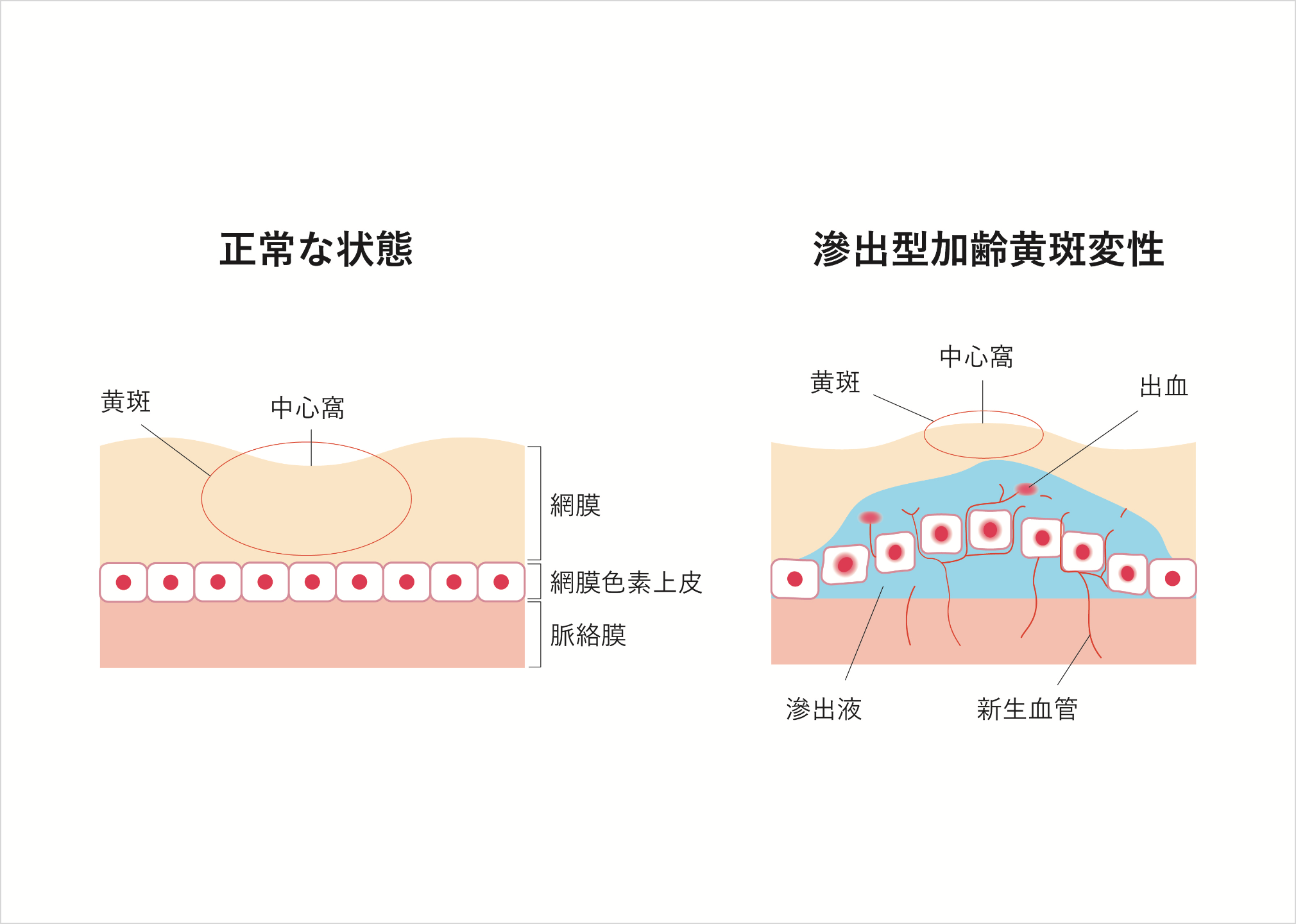
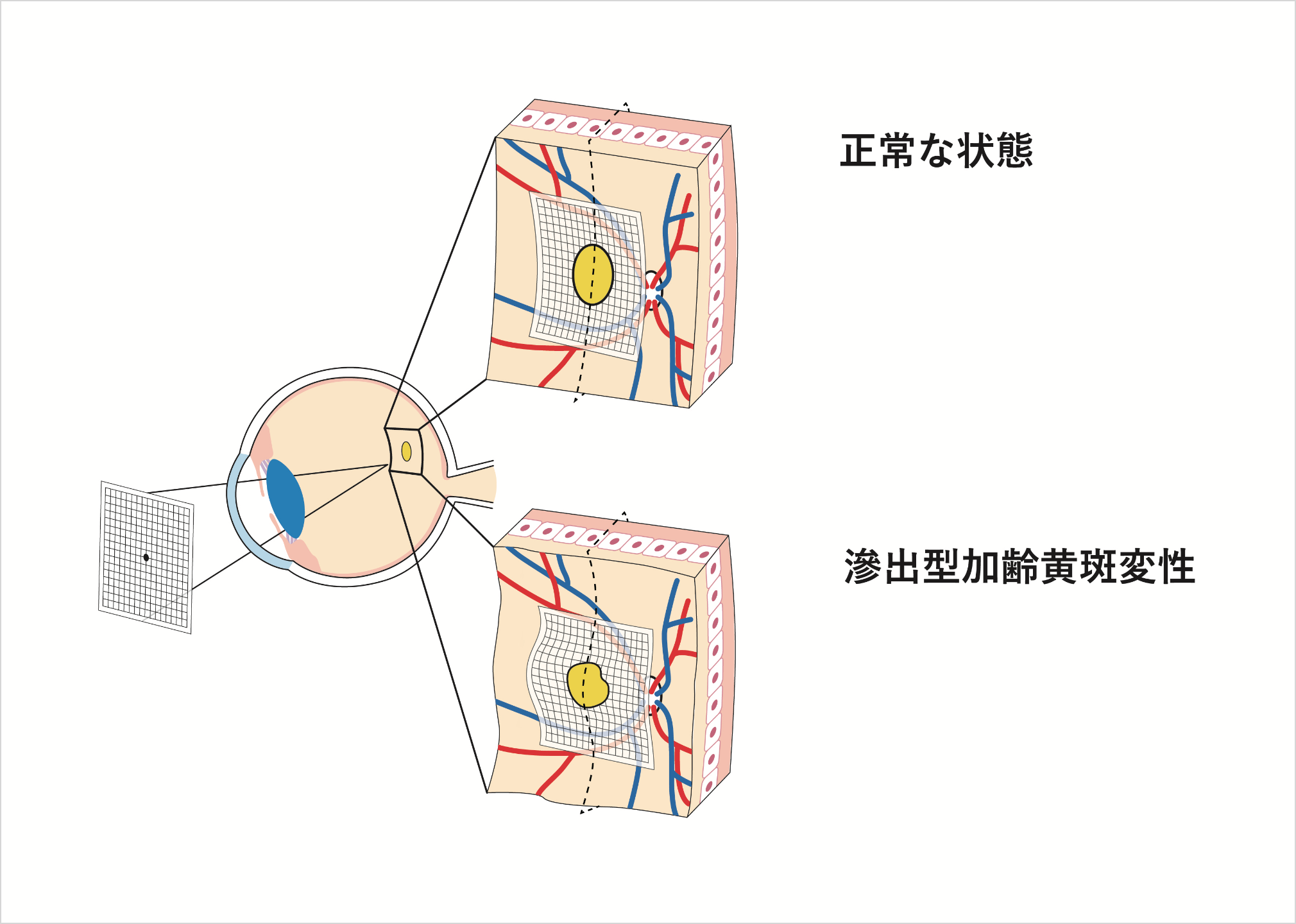
網膜・硝子体の病気
加齢黄斑変性
(かれいおうはんへんせい)
年齢を重ねるとともに網膜色素上皮の下に老廃物が蓄積することにより、直接あるいは間接的に黄斑部が障害され、見ようとするところが見えにくくなる病気です。人口の高齢化と生活の欧米化により近年著しく増加しており、失明原因の第4位となっています。
大きく分けると萎縮型と滲出型の2つの種類があります。萎縮型は網膜色素上皮が徐々に萎縮していき、網膜が障害され視力が徐々に低下していく病気。滲出型は異常な血管(脈絡膜新生血管)が脈絡膜から網膜色素上皮の下あるいは網膜と網膜色素上皮の間に侵入して網膜が障害される病気です。
症状としては、ゆがんで見える変視症や視力低下、中心暗点、色覚異常が現れます。
加齢黄斑変性を正しく診断するためには、視力検査やアムスラー検査のほか、眼底検査や造影検査、光干渉断層計検査などの詳しい検査が必要です。
参考資料(書籍名やWEBサイトなど)
加齢黄斑変性 – 目の病気百科|参天製薬
日本眼科学会:目の病気 加齢黄斑変性
網膜・硝子体の病気
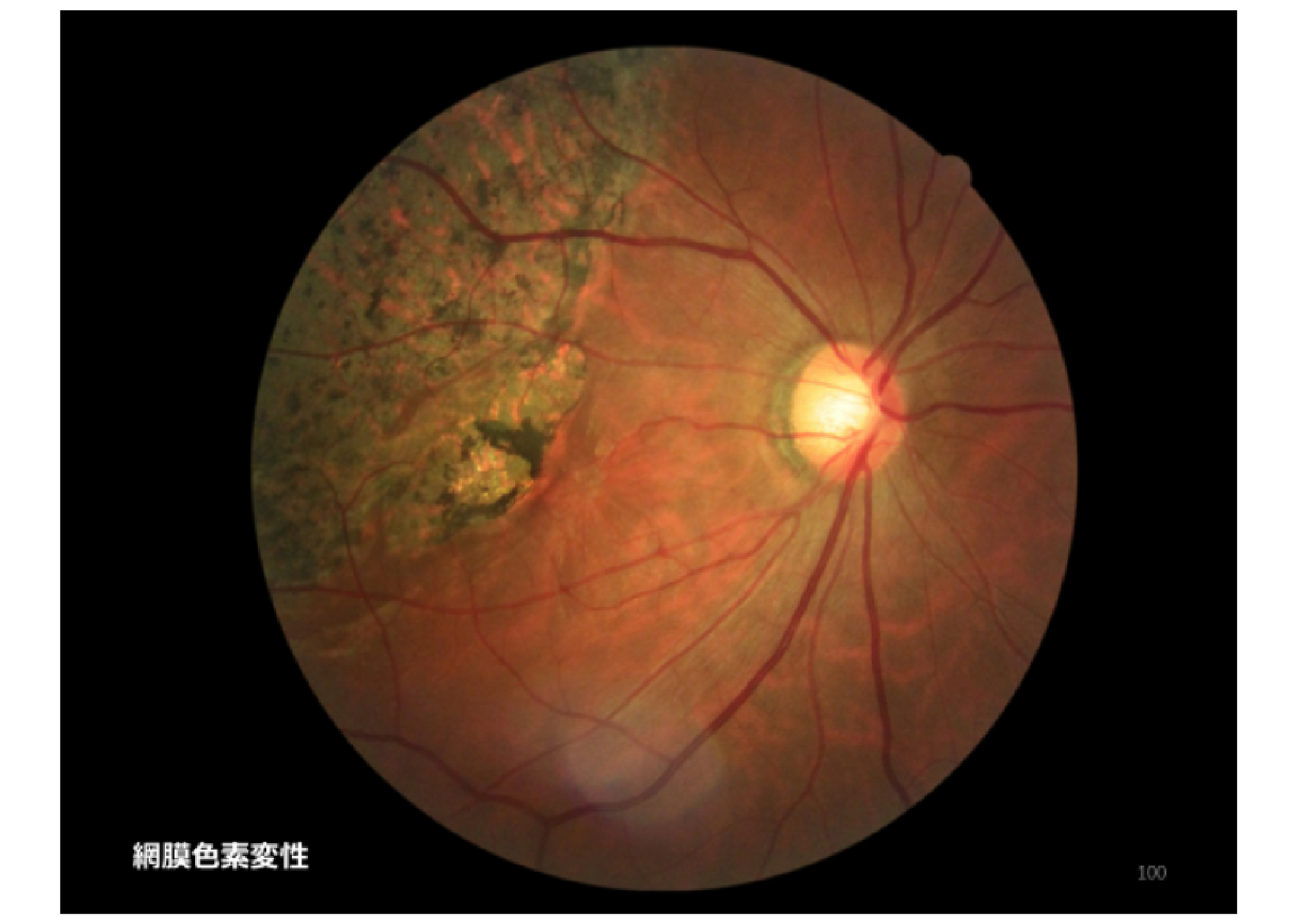
網膜色素変性
(もうまくしきそへんせい)
目の中で光を感じる組織である網膜に異常がみられる遺伝性の病気で、日本では人口10万人に対し18.7人の患者がいると推定されています。
夜盲(暗いところでものが見えにくい)、視野狭窄(視野が狭い)、視力低下が特徴的な症状で、夜盲、視野狭窄、視力低下の順番で症状が現れることが一般的です。基本的には進行性の病気ですが、進行はとても緩やかで、数年あるいは数十年をかけて進行します。また、病状の進行速度や症状の起こる順序に個人差があります。
網膜色素変性を診断するためには、眼底検査・視野検査・蛍光眼底検査・網膜電図などの検査を行います。
参考資料(書籍名やWEBサイトなど)
網膜・硝子体の病気
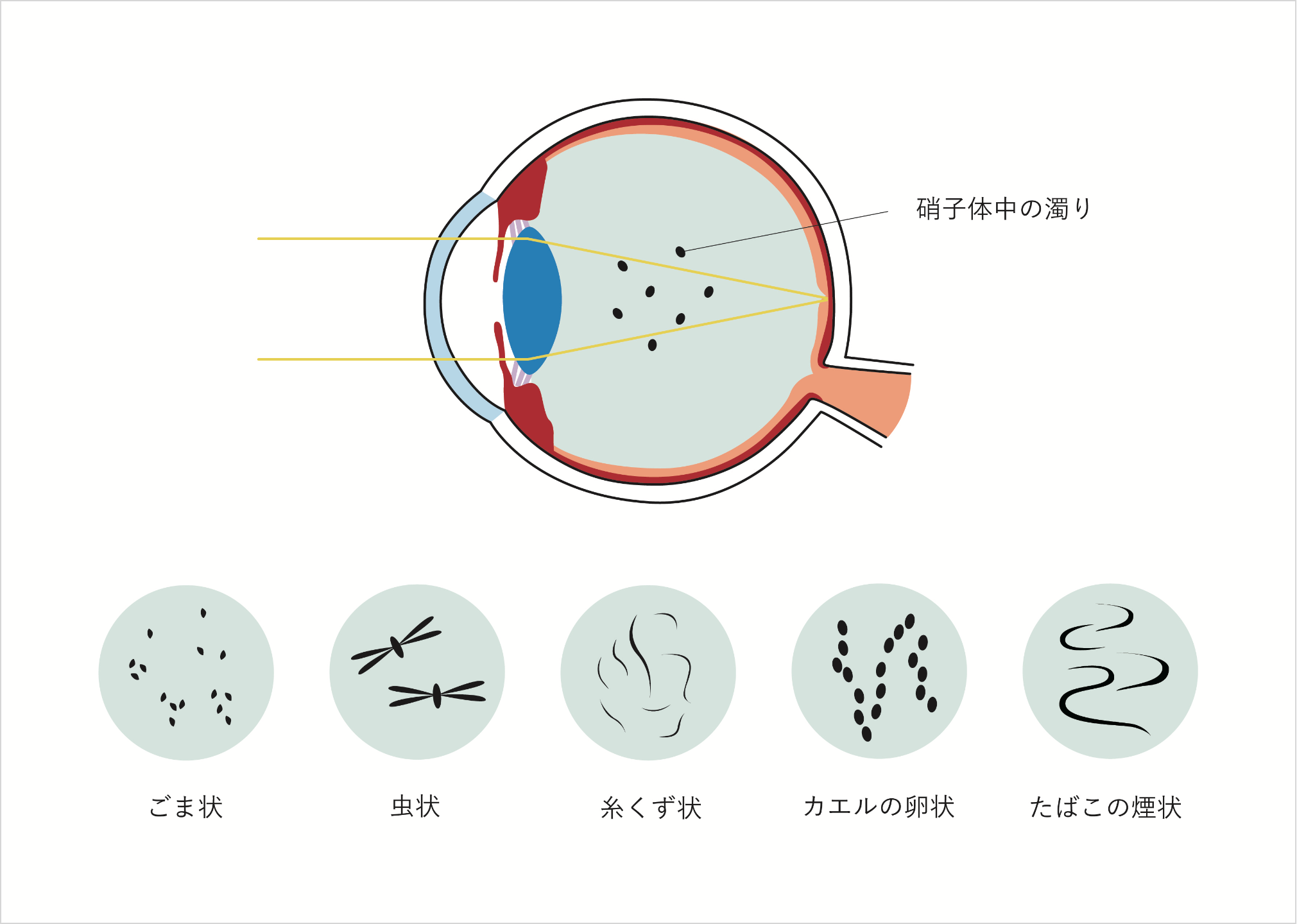
飛蚊症
(ひぶんしょう)
視界にごみや虫のようなものが飛んでいるように見える症状を飛蚊症(ひぶんしょう)と呼びます。目を動かしても、影は同じ方向に移動しかつ細かく揺れるので、その名のとおり目の前を蚊が飛んでいるように感じます。ただし、影の形はひも状のものやリング状のものなど様々です。ほとんど場合は加齢などの生理的変化によるもののため心配は不要ですが、たまに網膜剥離など重篤な疾患の前触れの場合もあるので注意が必要です。
参考資料(書籍名やWEBサイトなど)
6 – 3 – 8 / 緑内障
| No. | 箇所 | 病名 |
|---|---|---|
| 6-3-8 | 緑内障 | 緑内障 |
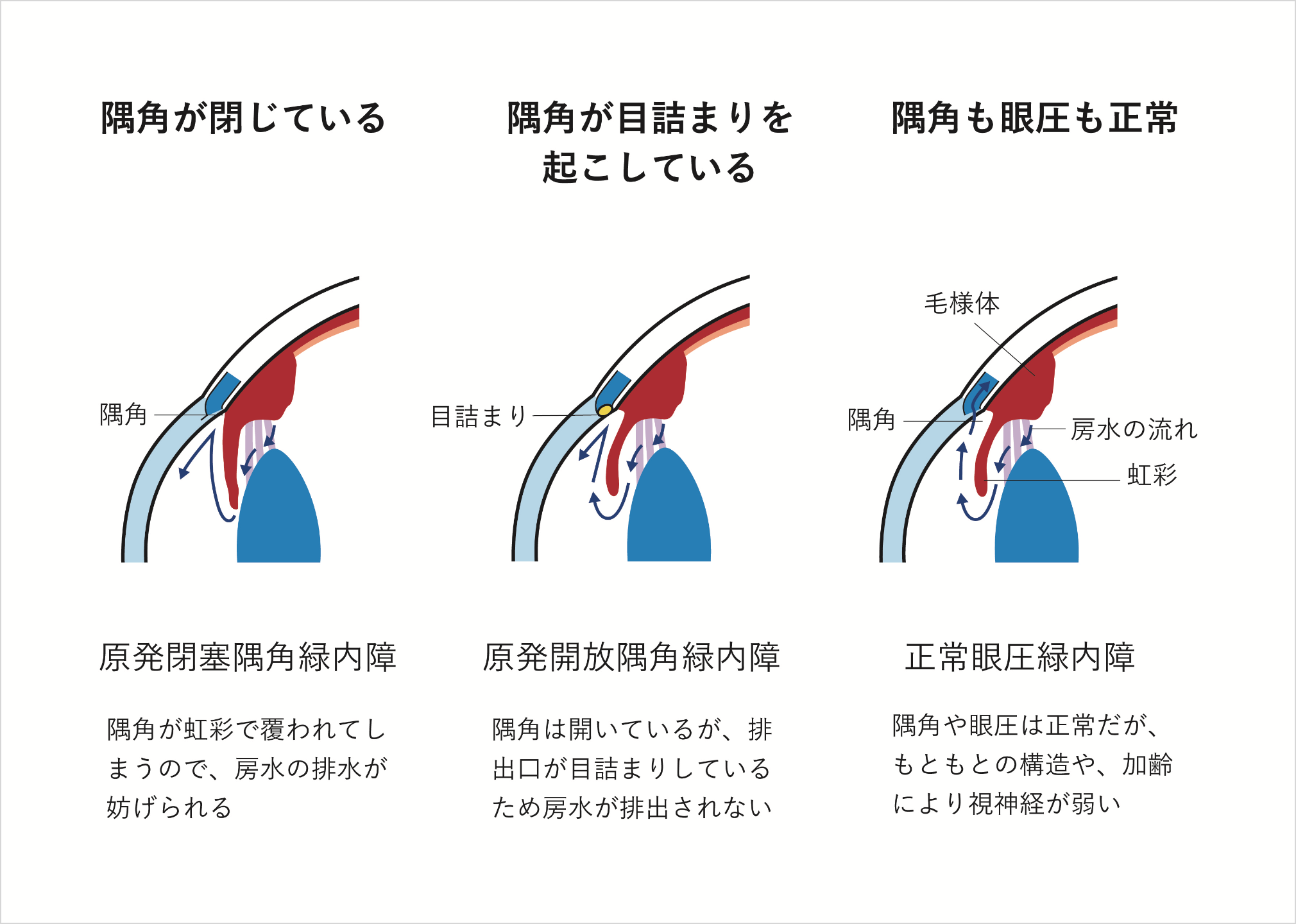
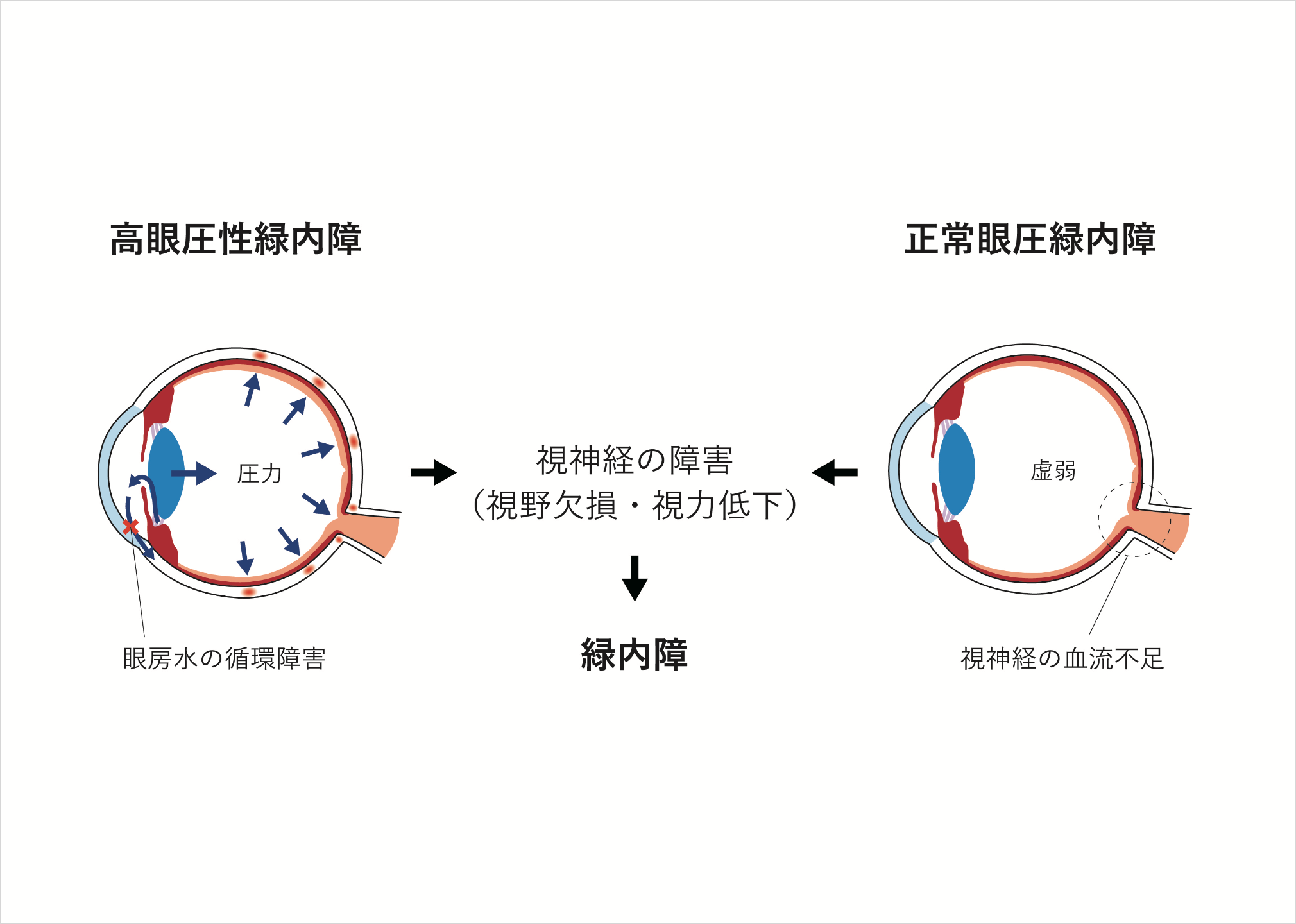
緑内障
緑内障
(りょくないしょう)
病気の進行が緩やかなため初期の自覚症状がほとんどなく、かなり進行してから視野(見える範囲)が狭くなったり、見えない場所(暗点)が出現する病気です。ただし、急性の緑内障では急激に眼圧が上昇し、眼の痛み・頭痛・吐き気などの激しい症状が出る場合もあります。
また、日本において緑内障は失明原因の第一位。日本緑内障学会で行われた調査では、40歳以上の日本人における緑内障有病率は5%という結果が出ています。加齢とともに有病率が上がることから、少子高齢化に伴い、今後患者数の増加が予測されます。
緑内障を診断したり、治療経過の良し悪しを判断するには、定期的に、そして生涯にわたって、眼圧検査・隅角検査・眼底検査・視野検査など、多くの検査を行う必要があります。
参考資料(書籍名やWEBサイトなど)
6 – 3 – 9 / その他
| No. | 箇所 | 病名 |
|---|---|---|
| 6-3-9 | その他 | 屈折矯正 コンタクトレンズ障害 斜視・弱視 色覚異常 眼精疲労 |
その他
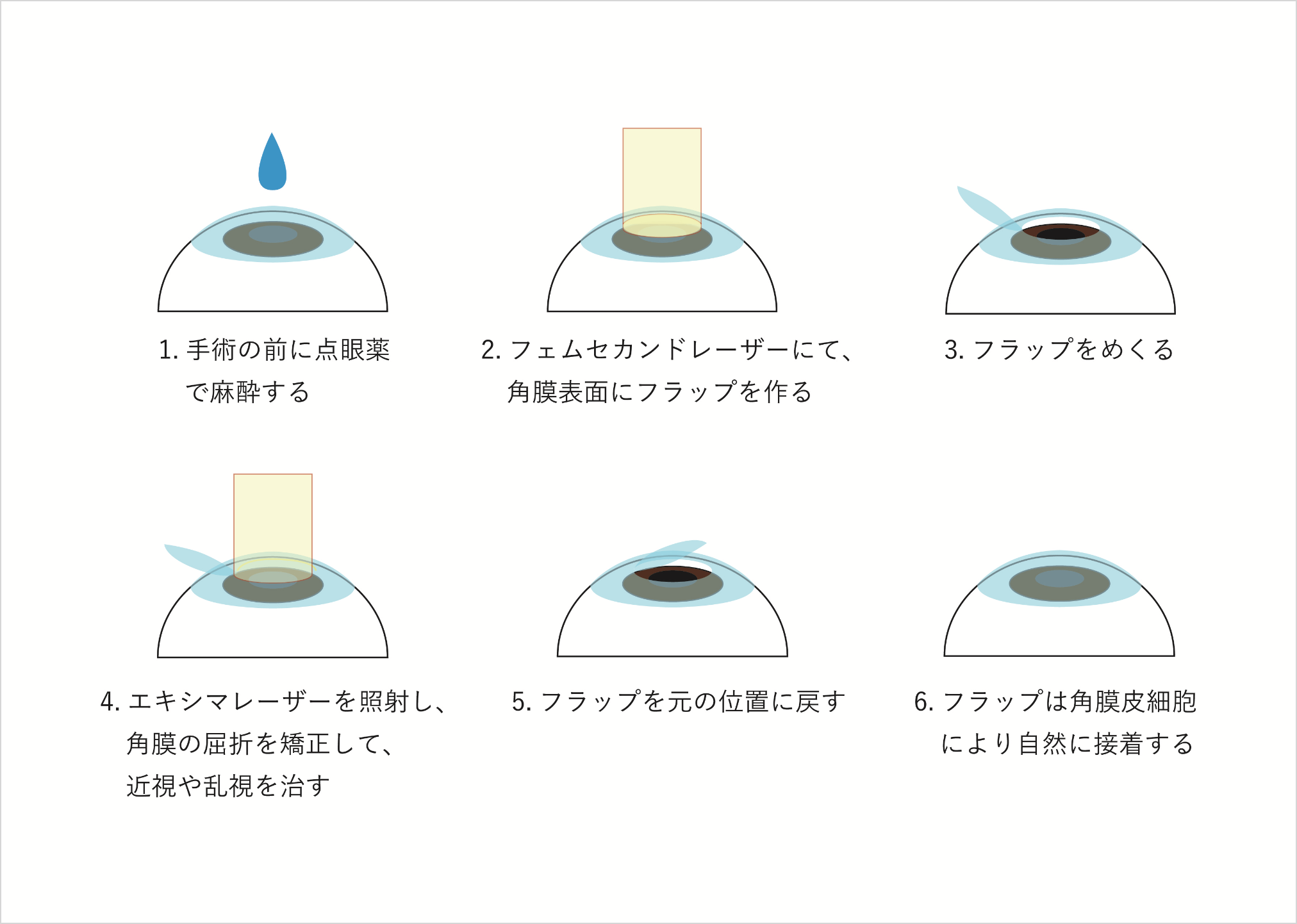
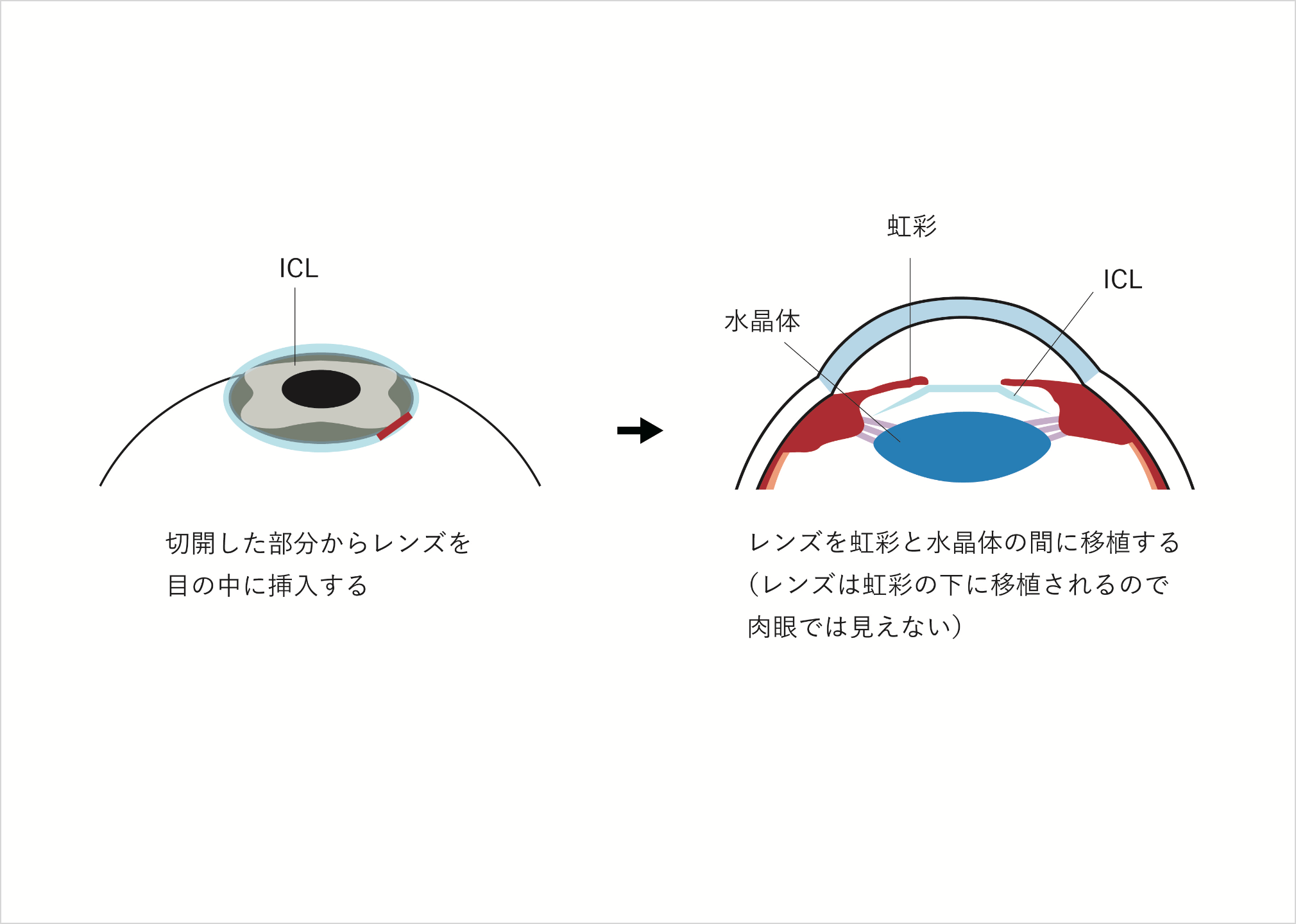
屈折矯正
(くっせつきょうせい)
近年増加している、レーザーによって角膜(黒目)の形状を変化させ、矯正する手術。エキシマレーザーという装置の開発により、従来の方法と比較して非常に高い精度での屈折異常の矯正が可能になってきました。
エキシマレーザー手術には、角膜表面を切除する光学的角膜表層切除術(PRK)や、角膜のフラップを作製してからレーザー照射を行うレーシック(LASIK)などがあります。もともと角膜が薄い、近視の度数が強い、白内障があるなどの場合は手術ができないケースもあります。
手術によって角膜の中央6mm程度の近視は治りますが、その周辺の状態は変わりません。そのため、夜に瞳孔が大きくなると、残っている近視の光が目の中に入ってきてしまい、光に後光がさしたような輪が見える現象(ハロー)や光が広がって眩しく見える現象(グレア)を感じるようになります。術後の時間経過により慣れてきますが、最初の数ヶ月は気になる場合があります。
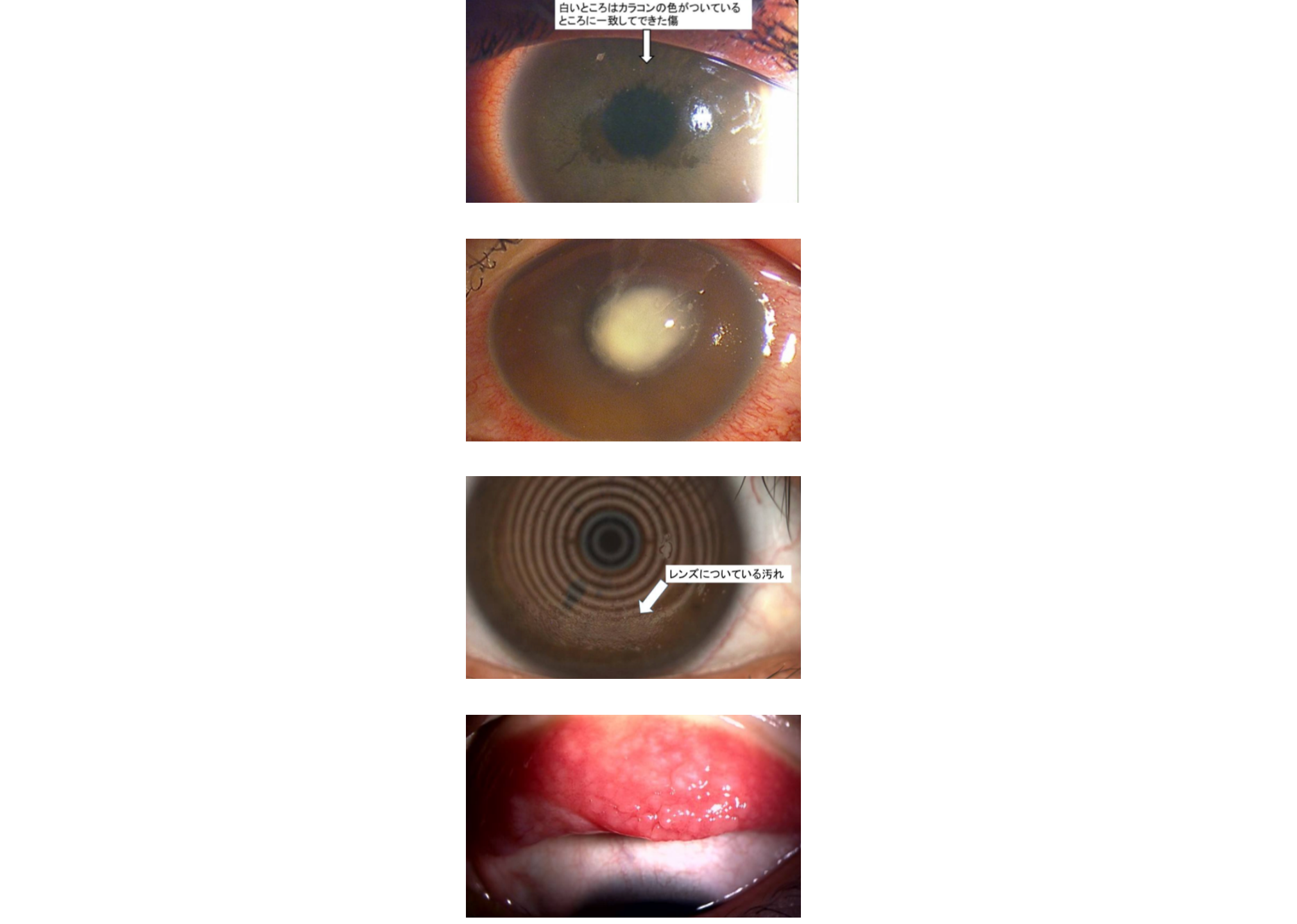
その他
コンタクトレンズ障害
(こんたくとれんずしょうがい)
1991年に使い捨てソフトコンタクトレンズが発売されてから、コンタクトレンズ(CL)装用者が急増しました。CL装用人口は全国で1500万~1800万人ともいわれ、国民の10人に1人がCLを装用していると推測されています。それに伴いCLによる眼障害が急増し、CL装用者の10人に1人に眼障害が生じていると推測されています。その背景にはケア方法が簡便になったことやCL量販店の安売り販売、そしてインターネット販売の普及などがあります。
CL装用により角膜の表面が覆われるることで、涙液中の酸素が不足し、角膜が酸素不足に陥ります。それにより角膜は傷付きやすく、また感染症を起こしやすくなり、最終的には眼障害につながります。酸素不足以外にも、感染・レンズの汚れ・機械的な刺激・アレルギー・ドライアイなどが原因となり、眼障害が引き起こされます。
参考資料(書籍名やWEBサイトなど)
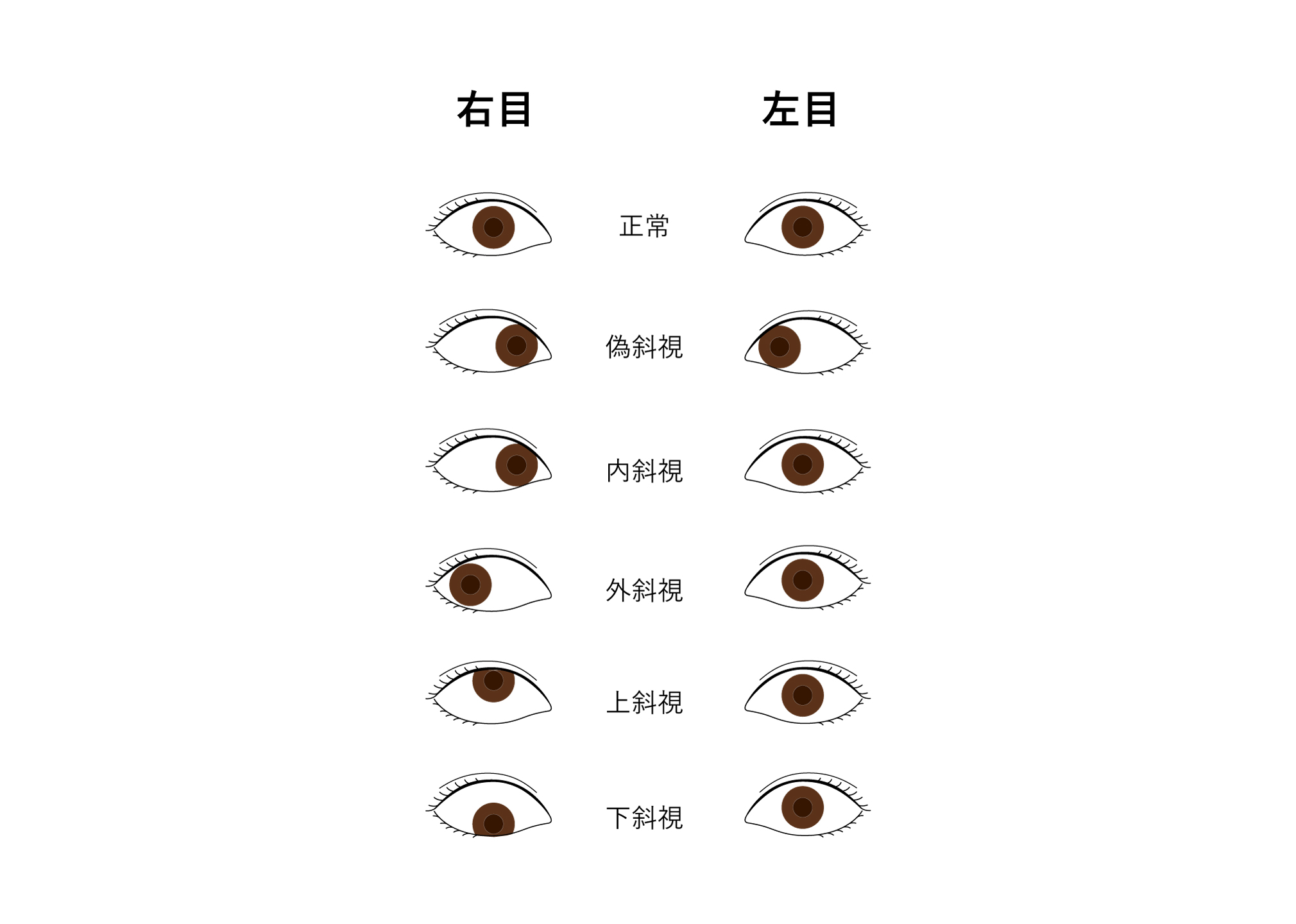
その他
斜視・弱視
(しゃし・じゃくし)
斜視とは両眼の視線が合わなくなる病気で、人口の約3%にみられるとする統計もあり、決して珍しい病気ではありません。子どものうちに症状が現れ気付くことが多いですが、大したことはないと考えて眼科医にかからないまま大人になってしまう場合もあります。さらに、眼科医にかかっても眼鏡をかけて調子が良くなったり、斜視の手術をするとそれだけで治ってしまったと考え、治療や定期検診を中断してしまう患者さんも多くいます。
また斜視は、眼鏡をかけても視力が上がらない弱視の原因のひとつでもあります。斜視があることでものがふたつに見えたり、ずれた側の目で見る像がぼやけるなどがきっかけとなって、子どもが無意識のうちにその目を使わなくなって視力の発達が妨げられます。
参考資料(書籍名やWEBサイトなど)
斜視 – 目の病気百科|参天製薬
弱視 – 目の病気百科|参天製薬
日本眼科学会:目の病気 子供の斜視
日本眼科学会:目の病気 大人の斜視
日本眼科学会:目の病気 弱視
その他
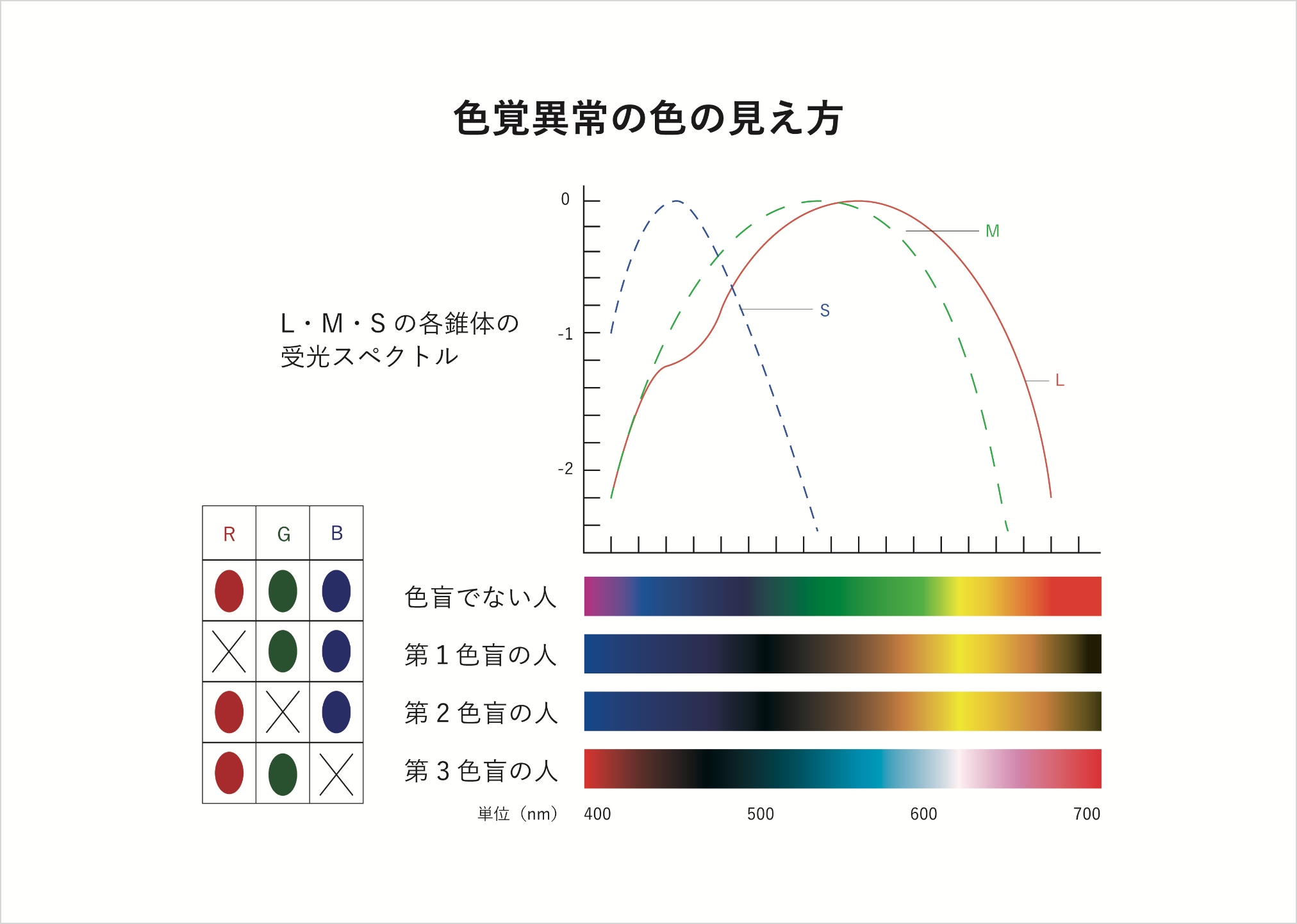
色覚異常
(しきかくいじょう)
色覚異常には、先天色覚異常と後天色覚異常があります。先天色覚異常は遺伝による錐体視物質の異常でX連鎖性遺伝(伴性劣性遺伝)をし、日本人での頻度は男性の約5%、女性の0.2%です。それ以外の原因、たとえば目や脳内の病気などによる色覚障害を後天色覚異常といいます。
先天性色覚異常では隣り合った色などが見分けにくいことがあり、見るものが小さいときやちらっと見ただけのとき、暗いところなどで起こりやすいです。ただ、注意深く見たときには間違えることが少ないため、どの色を誤りやすいか理解することが大切です。間違いやすさは色覚異常の種類や本人の自覚によって個人差があります。
仮性同色表(色覚検査表)だけでは確定診断まではできないため、診断にはアノマロスコープという特殊な検査機器を用います。
参考資料(書籍名やWEBサイトなど)
色覚異常 – 目の病気百科|参天製薬
日本眼科学会:目の病気 先天色覚異常
その他
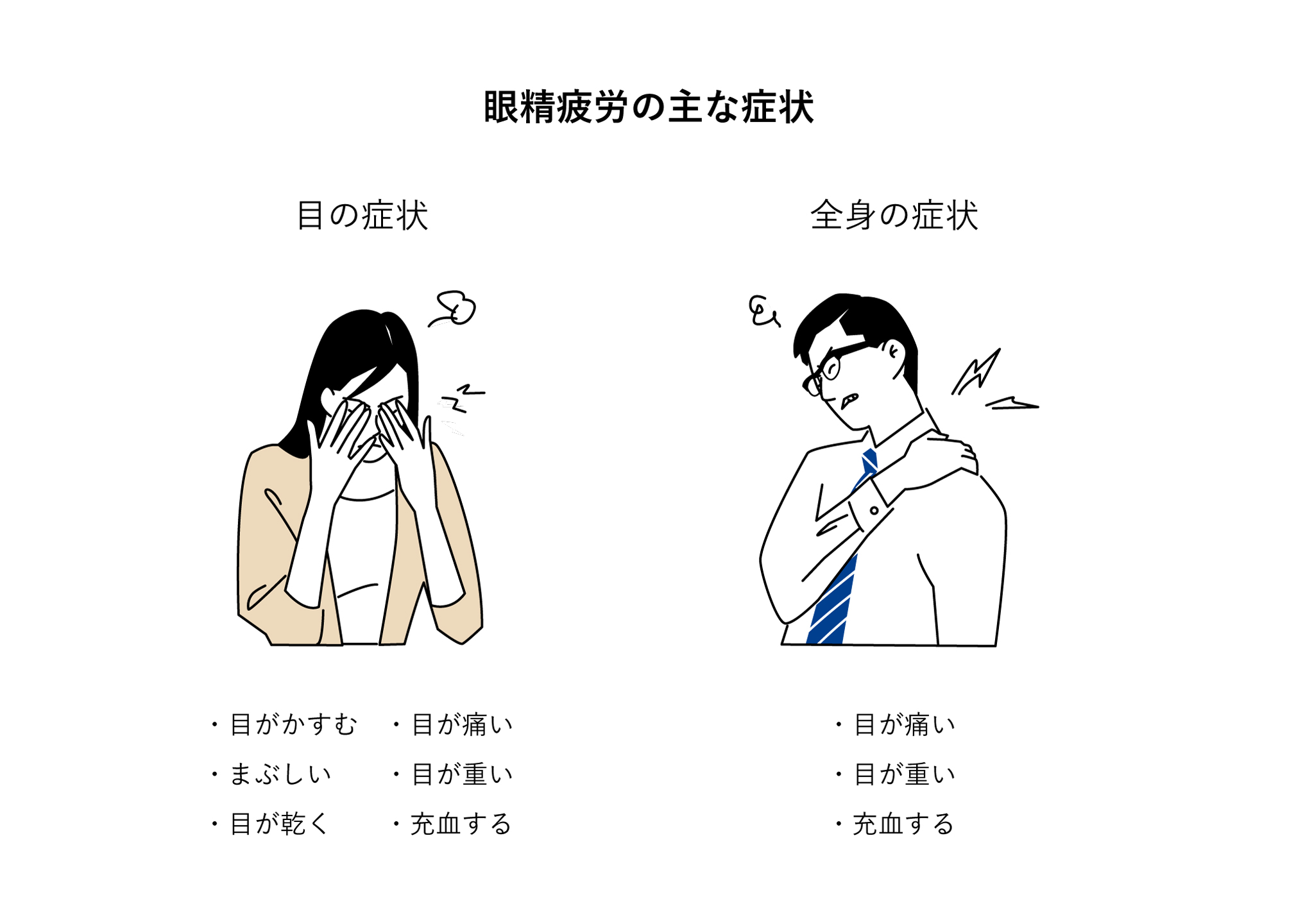
眼精疲労
(がんせいひろう)
眼精疲労とは、視作業(眼を使う仕事)を続けることにより、眼痛・眼のかすみ・まぶしさ・充血などの目の症状や、頭痛・肩こり・吐き気などの全身症状が出現し、休息や睡眠をとっても十分に回復しえない状態をいいます。
継続的な視作業のほか、パソコンなどを使用するVDT作業や度の合わない眼鏡の着用、さらには緑内障、白内障によって眼性疲労が出現することもあります。全身疾患に伴うもの、心因性のもの、環境によるものなど、眼精疲労をもたらす要因は非常に多岐にわたります。
参考資料(書籍名やWEBサイトなど)
6 – 4 / 眼科診療所レイアウトと医療機器一覧
眼科は検査が多く、検査機器も多種多様です。 手術機能を備えた標準的な眼科診療所レイアウトを例に、全体的な設え、必要な各部屋の役割についてまとめています。機器のレイアウトだけでなく、具体的に患者さんやドクターの動きなどもイメージしてみましょう。
眼科診療所レイアウト
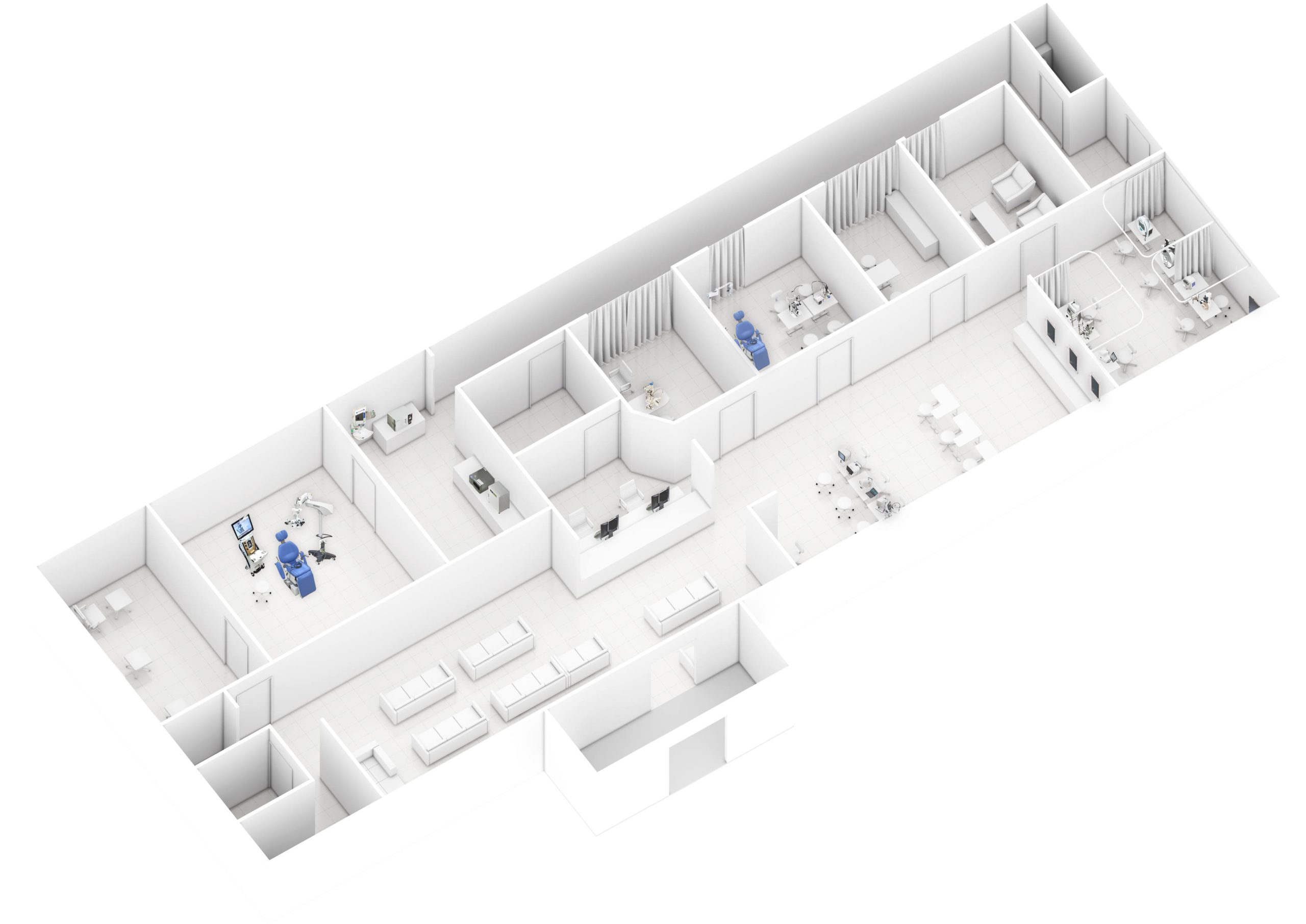
眼科医療機器一覧
6 – 5 / 病気×機器×検査方法マトリクス
6 – 6 / 眼科診察の流れ
Step ① 受付
初診の場合は保険証と医療証、また、他院からの紹介状や検査結果の書類がある場合はそれらもあわせて提出します。
再診の場合は、診察券を提出します。月初めの受診の際には、保険証の提出が必要です。

Step ② 問診
問診では、いつごろからどんな自覚症状があり、その症状がどのように変化してきたか、これまでにどんな病気にかかったことがあるか、どんな生活状況か、同じような病気をもつ家族がいないかなどを質問します。また、初診の場合、患者が問診表に記入してから診察を受けるのが一般的です。

Step ③ 眼科検査
医師の診察の前に、視力検査、眼圧検査や屈折検査などの検査を行います。これらは内科での血圧測定にあたる基本的な眼科検査です。その後、症状に応じてそのほかの検査を行います。
Step ④ 診察
医師が検査結果や問診内容を確認し、診察室にてスリットランプなどを用いて眼の状態を詳細に診察します。その後、患者に診断結果や今後の治療方針を伝えます。医師の指示により、さらに追加検査を行う場合もあります。

Step ⑤ 追加検査 及び 治療
当日可能な追加検査があれば、再び検査員が検査を行いますが、内容によっては後日検査となる場合もあります。
また、コンタクトレンズを初めて使用する患者の場合、診察後にコンタクト装用練習を行います。
Step ⑥ 会計・処方箋
受付と同じ場所で、会計と処方箋のお渡し、次回の予約を行います。処方箋は、会計時に窓口で薬を受け取る院内処方と、診察を受けた病院で処方箋をもらい、調剤薬局で薬を受け取る院外処方があります。

6 – 7 / 眼科に携わる人
医師
(国家資格:医師免許)
医師は、病気の治療・予防やリハビリテーションに当たる臨床医と、基礎医学を研究する研究医とに大別され、さらに臨床医は病院や診療所に勤める勤務医と、医院や診療所を自分で経営する開業医に分かれています。それぞれ診療以外の仕事も多くあり、多忙でハードな仕事といえます。
どんな仕事?
日本の医師免許は診療科ごとに交付されるものではなく、医師免許の所持により法律上ではすべての診療科における診療行為を行うことができます。
近年では医療の進歩と共に技術的に高い次元での専門化・細分化傾向が強まっていることから、日本においても各診療分野の学会が「学会認定医」、「学会専門医」などの学会認定専門医制度を導入しており、患者にとっては意思の技術度を計る目安になります。しかし、これらは法的には「肩書き」に過ぎず、その診療科の専門医を標榜(公に表示・掲示すること)していなくても診察を行えます。例えば、眼科専門医が皮膚科の診療を行うことも可能です。ただし、麻酔科を標榜するには医療法第70条2項、及び医療法施行規則第42条の4に基づき、厚生労働省の許可を得なければいけません。どうしたらなれるの?
STEP1 ▶▶▶ STEP2 ▶▶ STEP3 ▶ STEP4 大学医学部(6年間)を卒業 国家試験合格、医師免許取得 臨床研修医として2年以上経験を積む 医師として従事 ※医師免許に更新制度はなく、通常は生涯にわたって有効です。2年おきに住所や氏名などを都道府県知事を経由して厚生労働大臣に届け出る必要はあります。
研修医
(国家資格:医師免許)
2004年度から新たな臨床研修医制度がスタートし、「医学を履修する過程を置く大学に付属する病院または厚生労働大臣の指定する病院においての2年以上の研修」が義務化されました。つまり、「私は◯◯科の医院を継ぐので、他の診療科のことは知らなくて良い。当該科の専門医師が対応すればよい」と行動することは許されません。
将来どの分野を専門とするかに関わらず、多くの診療科について基本的な診療能力を身に付けることになります。どんな仕事?
初期研修は、医師の第1ステップとしての基本を学ぶ研修です。一般的に内科、外科、小児科、産婦人科などの科をローテーションしながら研修します。 より専門性の増す後期研修では、ローテーションを採用しているプログラムもありますが、主には自分が将来進みたい専門科を選び、そこで研修を受けることになります。初期研修のみでは不十分だった研修を補い、さらに専門分野の高度な知識と技術を身に付けます。後期研修医は立派な戦力とみなされる場合がほとんどです。
※臨床研修を終えていない医師は、医業を続けることはできますが、病院・診療所の長となることはできません。この期間の医師を、資格名ではなく通称として「研修医」と呼ぶこともありますどうしたらなれるの?
STEP1 ▶▶ STEP2 ▶ STEP3 大学医学部(6年間)を卒業 国家試験合格、医師免許取得 研修医となり、2年の初期研修と、3年の後期研修を受ける スーパーローテートとは?
2004年4月1日にスタートした臨床研修制度のこと。プライマリ・ケアを中心とした幅広い診療能力の習得を目的として、2年間の臨床研修を義務化するとともに、適正な給与の支給と研修中のアルバイトの禁止が定められています。
看護師
(国家資格:看護師免許)
医師の診察にもとづき、診療や治療の補助を行い、病気やケガなどで不自由な生活を送る患者に対して看護を提供します。
医師の補助のみならず、高度化・専門化する医療体制のなかで患者さんと医療スタッフ間のコミュニ ケーションを円滑にすること、患者の相談や指導などといった心のケアをすることも、看護師の仕事です。看護師は、知識や技術に長けているだけでなく、患者の立場に寄りそえることが重要です。どんな仕事?
看護師の主な業務は「問診」「点滴・注射」「与薬」「食事・排尿介助」「 検温・脈拍数・血圧測定」「患者移送」「座位訓練・体位交換」です。医行為には、医師のみしか実施できない「絶対的医行為」と、看護師が診療の補助として実施することができる 「相対的医行為」があります。
2015年から「特定行為に係る看護師の研修制度(特定行為研修)」が始まり、特定行為として定められた38行為については、医師の具体的指示を待たずに自らの判断で実施することができるようになりました。どうしたらなれるの?
STEP1 ▶▶ STEP2 ▶ STEP3 通常の3年制の高等学校を卒業 3年制の専門学校・短期大学、もしくは4年生の看護大学を卒業 国家試験合格、免許登録申請 ※大学を選択した場合は国家試験の受験まで1年遅れますが、取得した単位によっては保健師や助産師の国家試験受験資格を得ることができます。また看護師には正看護師と准看護師の2種類があり、看護師免許は国家資格、准看護師免許は都道府県知事発行免許です。
准看護師
(都道府県知事発行:准看護師免許)
看護師と類似する職種として「准看護師」があげられます。准看護師は医師や看護師の指示のもとでしか業務を行えないため、看護師に指示を出したり、管理職についたりすることに制限があります。
どんな仕事?
仕事内容は看護師と変わりませんが、自らの判断で業務を行うことができないため、医師や看護師からの指示を受けたうえで業務を行うことになります。
年間の養成学校に通う必要があります。 養成所によって通学スタイルが異なり、自身の生活スタイルによって選ぶことが出来ます。また資格要件にも違いがあります。国家資格である看護師に対して、准看護師 は都道府県に認可される資格のため「知事試験」に合格することで取得できます。大きな違いは上記2つですが、仕事内容はほぼ同様で、「看護師にできて准看護師にできない」というような医療行為はありません。どうしたらなれるの?
准看護師は、国家資格ではありません。
准看護師の仕事内容、看護師との違い
STEP1 ▶▶ STEP2 ▶ STEP3 中学校卒業後の場合 中学校卒業 准看護師養成所(2年)
衛生看護科のある高等学校(3年)試験合格、免許登録申請 高等学校卒業の場合 高等学校卒業 准看護師養成所(2年) 試験合格、免許登録申請
視能訓練士
(国家資格:視能訓練士免許)
視能訓練士とは、病院をはじめとする医療機関などで「目に関わる検査」や「視力に関わる訓練」を実施する職業です。CO(Certified Orthoptist)とも略され、日本では主にORT(Orthoptist)と呼ばれます。
どんな仕事?
視能訓練士は視能訓練士法で「診療の補助として両目視機能の回復のための矯正訓練およびこれに必要な検査並びに眼科検査を行うことを業とする」と定められており、医師のように診療や治療を行うことはできません。 医師の指示のもと、目に関わる検査やその補助をすることがメイン業務のひとつで、そのほか、斜視や弱視など視覚機能に障害のある人たちの機能を回復させるための検査・矯正訓練も行います。
どうしたらなれるの?
STEP1 ▶ STEP2 A~Cいずれかの受験資格を得る
A.視能訓練士養成所を卒業
B.短大卒以上で視能訓練養成所に終業
C.外国の視能訓練士の学校を卒業国家試験合格、免許登録申請 ※A.視能訓練士養成所・・・高校卒業後、指定された視能訓練士養成施設で3年以上知識や技術を修得する。
※B.短大卒以上で視能訓練養成所・・・大学や短大、または看護師や保育士の養成機関で指定科目を履修したのち、指定の視能訓練要請し施設で1年以上知識や技術を修得する。
※C.外国の視能訓練士の学校を卒業・・・外国の視能訓練士の学校を卒業した者、または外国で視能訓練士の免許に相当する免許を受けた者で、日本の養成学校で学んだのと同等の技術があると厚生労働大臣が認定した者
医療事務
(資格不要)
医療機関での受付・会計・診療報酬請求業務を行うスタッフのことです。
どんな仕事?
医療事務の仕事内容は大きく分けて、「受付窓口業務」と「レセプト作成業務」 の2つがあります。 まず、受付窓口業務については、診察前に保険証や診察券の確認、診断申込書の記入などを患者に依頼します。また、診察が終わった患者に対して、次回診察日の設定や料金の支払い、処方箋の説明などを行うことも医療事務の仕事です。 また、レセプト作成業務は、病院などが医療費を保険者に提出する書類(レセプト) を作成する業務です。レセプト作業は、患者のカルテを見ながらパソコンに情報を入力して医療費を算出するため、カルテの内容を理解する医療知識が必要となります。
どうしたらなれるの?
医療事務になるための資格は特にありません。病院のなかでも、国家資格がなくても働ける珍しい職業です。
国家資格は必要ありませんが、民間資格は多く存在し、そのなかでも「診療報酬請求事務能力認定試験」という資格が人気を集めています。医療事務になるための資格は特にありません。病院のなかでも、国家資格がなくても働ける珍しい職業です。
国家資格は必要ありませんが、民間資格は多く存在し、そのなかでも「診療報酬請求事務能力認定試験」という資格が人気を集めています。
薬剤師
(国家資格:薬剤師免許)
薬剤師は、病気の治療や日常生活における健康維持に欠かせない「薬剤」を取り扱う専門職です。
どんな仕事?
医薬品全般における豊富な知識を活かし、医師の処方箋に基づく調剤や服薬指導、医薬品の管理・販売などを行います。ただ、調剤薬局、病院、製薬企業、行政機関、ドラッグストアなど、勤務先によって具体的な仕事内容は異なります。
どうしたらなれるの?
STEP1 ▶▶▶ STEP2 ▶▶ STEP3 ▶ 高等学校卒業の場合 高等学校卒業 6年制大学(薬学部) 国家試験合格、免許登録申請 年制大学医学部入学の場合 年制大学医学部 専門の大学院
(2年間・実務実習を含む)国家試験合格、免許登録申請
ME/臨床工学技士
(国家資格:臨床工学技士免許)
臨床工学士は、病院で使用する医療機器を取り扱う専門職です。
医師監督のもとでの生命維持装置や人工透析装置などの医療機器の操作、または機器の保守・点検を行うなど、医師や看護師などとチームを組み、医療の現場を支えています。病院や医療業界では、CE(Clinical Engineering Technologist・Clinical Engineer)やME(Medical Engineer)と呼ばれることもあります。どんな仕事?
主な仕事は医療機器の操作・保守・点検です。人工心肺業務、人工呼吸器関連業務、血液浄化療法業務など、医療機器についての工学的知識と医療知識を併せ持つスペシャリストとして、手術室や集中治療室、一般病棟などの様々な場所で活躍します。医療機器を扱う仕事はほかにもありますが、人工心肺装置や人工呼吸器など、命に直結する生命維持装置を扱えるのは臨床工学技士だけです。
どうしたらなれるの?
STEP1 ▶▶ STEP2 ▶ STEP3 高等学校卒業 4年制大学、3年生短大、3年生専門学校、専攻科(※) 国家試験合格、免許登録申請 ※専攻科は臨床検査技師・診療放射線技師・看護師のいずれかを養成する専門学校・大学・短大で2年以上修学し、厚生労働大臣指定の科目単位を取得した人が対象で、1〜2年の追加就学で臨床工学技士試験の受験資格を得ることができます。
コメディカル
医師や歯科医師以外の医療関係者の中で、医師の指示の下で医療業務を行う人の総称です。 1979年から2004年までは日本眼科学会の認定資格である「OMA(眼科検査員)」と呼ばれていましたが、2004年以降コメディカルと呼ぶようになりました。
どんな仕事?
コメディカルに該当する代表的な医療従事者として、看護師、臨床検査技師、臨床工学技士、薬剤師、理学療法士などが挙げられます。仕事内容はそれぞれ異なりますが、各分野の専門知識や経験を持つコメディカルスタッフが連携することで、充実した治療をスムーズに行うことができます。
6 – 8 / 眼科市場の動向
絶えず変化する市場動向をとらえる
商品・サービス・業界の動きやトレンドを抑えていることは、商品提案やドクターとの会話にあたって不可欠です。それらを理解していることで、提案やトーク内容に信ぴょう性や厚みが増し、信頼関係を構築する一助ともなります。
市場動向を正しく把握するためには、商品やサービス動向というミクロな視点のほか、人口動態の変化や自然環境の変化などのマクロな視点、そして、それによる需要の増減、ドクターや患者の顧客ニーズなどを理解することも重要です。市場動向は絶えず変化します。一度得た情報をそのまま活用し続けるのではなく、日々情報をアップデートする努力をしましょう。
市場動向把握のためにチェックしたい媒体・WEBサイト
閲覧は、一般社団法人日本眼科医療機器協会(JOIA)のAnnual Reportから確認できます。Annual Reportの「機器生産販売データ」のページを確認しましょう。

6 – 9 / メーカーの把握(国内・海外)
ALL(159)
ALL(31)
6 – 10 / 病院と診療所(クリニック・医院)の違い
医療機関は一般的に「病院」と「診療所(クリニック・医院)」の2つに分けられます。
病院とは、複数の診療科と20以上の病床を持つ医療機関のことを指します。さらにそこから、先進的な医療に取り組む国立病院、大学病院、企業立病院といった大規模病院や、地域医療を支える中核病院、地域密着型病院などの種類に分けられます。
診療所には、病床数が1~19の有床診療所と、病床を持たない無床診療所のほか、いわゆる「歯医者」の歯科診療所があります。身近な疾患は診療所、重症疾患は病院と役割が分かれていることで、患者の誰もが適切な機関で適切な治療を受けることができます。

| 病院 | 診療所(クリニック・医院) | |
|---|---|---|
| 法律(医療法)による違い | 20床以上 ※「総合病院」の場合は、100床以上 | 19床以下 |
| 医師の数 | 3人以上 ※患者数に応じて変動 ※医師・看護師・薬剤師などについて最低限配置しなければならない人数の規制 | 1人以上 ※管理者たる医師1名のほかは特に数の基準はない。 |
| スタッフの数 | 医師・看護師・薬剤師などについて最低限配置しなければならない人数の規制がある。 | 管理者たる医師1名のほかは特に数の基準はない。 |
| 一般的な役割 | 専門医療、救急医療、高度医療 | 初期対応、かかりつけ医 |
| 診療科目 | 複数科 | 単科が多い |
| 分類(種類) | ・国立病院 ・大学病院 ・企業立病院 ・地域医療を支える中核病院 ・地域密着病院 ・眼科専門病院 | ・有床診療所 ・無床診療所 ・歯科診療所 |
6 – 11 / 医療保険制度
医療保険の種類
医療保険には、「社会保険」「国民健康保険」「国民健康保険(退職者医療制度)」、「後期高齢者医療制度」の4つがあり、これとは別に公費負担医療制度があります。
社会保険
会社員や公務員など、雇用主から給与をもらっている方とその家族に適用されます。
職場で加入し、保険料は給与から控除されます。負担率
年齢 患者負担率 保険給付率 0歳〜⼩学校⼊学前(未就学児) 2割 8割 ⼩学⽣〜69歳(⼀般) 3割 7割 70歳〜74歳(⾼齢受給者証併⽤) 2割※ 8割 ※平成26年4⽉2⽇以降に70歳となる⽅(誕⽣⽇が昭和19年4⽉2⽇以降の⽅)については、70歳になった⽉の翌⽉以後(1⽇が誕⽣⽇の⽅はその⽉)の診療分から2割負担(それまでは3割負担)
※平成26年4⽉1⽇までに70歳に達している⽅(誕⽣⽇が昭和19年4⽉1⽇までの⽅)は1割負担のまま
国民健康保険
⾃営業、農漁業従事者など、社会保険の加⼊者以外の⽅、または定年退職により社会保険加⼊の資格を喪失した⽅とその家族が加⼊します。市町村もしくは業種毎の国⺠健康保険組合で加⼊します。
※社会保険加⼊者で、定年退職〜64歳までの⽅は、国⺠健康保険(退職者医療制度)に加⼊し、65歳から国⺠健康保険に変更となります。負担率
年齢 患者負担率 保険給付率 0歳〜⼩学校⼊学前(未就学児) 2割 8割 ⼩学⽣〜69歳(⼀般) 3割 7割 70歳〜74歳(⾼齢受給者証併⽤) 2割※ 7割 ※平成26年4⽉2⽇以降に70歳となる⽅(誕⽣⽇が昭和19年4⽉2⽇以降の⽅)については、70歳になった⽉の翌⽉以後(1⽇が誕⽣⽇の⽅はその⽉)の診療分から2割負担(それまでは3割負担)
※平成26年4⽉1⽇までに70歳に達している⽅(誕⽣⽇が昭和19年4⽉1⽇までの⽅)は1割負担のまま
※現役並みの所得者の⽅は3割負担のまま
国民健康保険(退職者医療制度)
社会保険に加入していた方で、定年退職後に年金(厚生年金、共済年金など)により生計を立てている方とその家族が適用になります。お住まいの市区町村で加入します。
負担率
年齢 患者負担率 保険給付率 65歳未満 3割 7割 ※平成26年4⽉2⽇以降に70歳となる⽅(誕⽣⽇が昭和9年4⽉2⽇以降の⽅)については、70歳になった⽉の翌⽉以後(1⽇が誕⽣⽇の⽅はその⽉)の診療分から2割負担(それまでは3割負担)
※平成26年4⽉1⽇までに70歳に達している⽅(誕⽣⽇が昭和19年4⽉1⽇までの⽅)は1割負担のまま
※現役並みの所得者の⽅は3割負担のまま
後期高齢者医療制度
社会保険・国⺠健康保険・国⺠健康保険(退職者医療制度)の医療保険に加⼊していた⽅が75歳以上になると加入します。被保険者の脱退と同時に、扶養家族も今までの医療保険から脱退することになるので、75歳未満の扶養家族は社会保険や国⺠健康保険に加⼊し直すことになります。各都道府県に設置されている後期⾼齢者医療広域連合で加⼊が必要で、お住まいの市区町村の役場で手続きができます。
負担率
年齢 患者負担率 保険給付率 75歳以上(一般所得者) 1割 9割 75歳以上(現役並みの所得者) 3割 7割 ※65歳以上で障害認定を受けている方は、75歳に満たなくても後期高齢者医療制度に認定される場合がある
公費負担医療制度
児童福祉法・⽣活保護法・⾝体障害者福祉制度・その他公衆衛⽣関係や社会福祉関係に係る⽅に対して、国や地⽅⾃治体が医療費を全部または一部補助する制度で、制度に該当しない⽅は利⽤できません。社会保険・国⺠健康保険・国⺠健康保険(退職者医療制度)・後期⾼齢者医療制度と併⽤する場合と、公費負担医療単独で受診する場合があります。受給希望者が国や地⽅⾃治体に申請を⾏い承認されることで、給付を受けることができます。
負担率
地方自治体によって異なります。
診療報酬の理解
診療報酬とは
医療保険から医療機関に支払われる治療費のことです。診療報酬点数表にてすべての医療行為に対して点数が定められていて、1点10円で計算されます。さらに、医療の価格だけでなく、請求できる回数や条件なども規定されています。
診療報酬は、基本診療料・特掲診療料・加算料の合計で算出します。
基本診療料
初診・再診・入院の際に支払われる基本的な診療行為の費用です。
特掲診療料
特定の診療行為に対して個々に点数化され、医学管理・在宅医療・検査・画像診断・投薬・注射・手術・麻酔・放射線治療などに対して支払われます。
加算料
外来管理加算・時間外加算・特別管理加算など、さまざまな行為に対して設定されています。
資料ダウンロード
| No. | 資料名 | |
|---|---|---|
| 4-3-1 | 診療報酬点数早見表 ※令和2年度改定 | ダウンロード |
2年に1度の診療報酬改定
診療報酬は医療の進歩や世の中の経済状況とかけ離れないよう、通常2年に一度改定(見直し)されます。厚生労働大臣は政府が決めた改定率を基に中医協※(中央社会保険医療協議会)に意見を求め、中医協が個々の医療サービスの内容を審議し、その結果に基づいて同大臣が定めます。
※中央社会保険医療協議会は厚生労働大臣の諮問機関で、公益委員(学者など)・診療側委員(医師代表など)・支払い側委員(健保組合など)の三者で構成され、通常は合計20名程度です。
また、診療報酬改定には3タイプあります。
1.通常改定
2年に一度行われる通常の改定です。
2.同時改定
診療報酬は2年に一度の改定ですが、介護保険は3年に一度です。そのため、このふたつの改定が重なるタイミングが6年に一度訪れます。
同時改定では大胆なルール変更が行われることが多いため、注視しておく必要があります。
3.消費増税による改定
消費増税に合わせて診療報酬も改定されます。これは通常改定のタイミングとは関係なく行われます。
消費増税が行われた場合、医療機関は医療機器や医薬品を買うときにかかる費用が消費増税分増える一方、診療報酬は非課税のため収入は増えないという事態に陥ります。それを防ぐために、増税に合わせて報酬改定が行われるのです。
診療報酬が点数で設定されている理由
診療報酬は点数で設定されているため、その都度1点=10円で計算し直す必要があります。わざわざ点数で設定するのには理由があり、それは物価変動に対応するためです。例えば、ものの値段が1.1倍になったとき、診療報酬を変えるのではなく、1点を11円にすることで対応しよう、と考えられてのことです。
保険外診療について
医療保険が適用されない診療を保険外診療といいます。保険外診療がある場合、同時に行われた保険診療も含めて全額が自己負担となります。
ただし、保険外診療のなかで評価療養(先進医療など7種類)と選定療養(差額ベッドなど10種類)は保険外併用両用として特別な扱いが認められています。この場合、保険外診療は全額自己負担になりますが、保険診療部分については保険適用(1~3割負担)になります。
6-12 / カルテについて
カルテとは?
カルテは、日本語で診療録(ドイツ語でKarte。海外ではMedical record)と言われる、診療経過などを記録したものです。医師法によって、診察の際にカルテに記録することと、カルテを診療完結の日から(または、死亡してから・遠隔地に転居して再診の見込みがなくなってから)5年間保存することが義務付けられています。
カルテは単なるメモではなく、医療過誤においての証拠としても重要性が非常に大きいです。医療訴訟では、実際に必要な処置を行っていたとしても、カルテに記載がない場合は処置を行った事実が認められない可能性もあります。
カルテを記載する目的
法律上の義務のため
カルテは法的根拠のある公式記録で、医師法第二十三条一頁では、「医師は、診療したときは、遅滞なく診療に関する事項を診療録に記載しなければならない」と定められています。また、医療訴訟などでは法的正当性の証明としても使用されます。
実臨床で必要なため
今後の医療に生かすための記録と検証、チーム医療での情報共有、臨床研究の資料などとして役立ちます。
保険請求の根拠や、医学教育の資料になるため
保険診療においては、診療報酬明細書(レセプト)に記載されている内容の根拠はカルテに求められます。また、クリニカルクラークシップ(臨床参加型実習)の資料としても使用されます。
カルテの種類
紙カルテ
紙カルテは、紙の記録簿に手書きで記載したり、検査記録を貼付けたりして作成する診療録で、1号用紙・2号用紙・3号用紙から成り立っています。
例えば、膀胱炎の患者を診察する場合、症状を聞きながら2 号用紙の左側に「2日前から排尿痛」などの症状を書き、右側に検尿・処方(会計に関係する内容)を書き、1号用紙に膀胱炎という病名を記入して事務員に渡します。2号用紙の右側をもとに事務員が3号用紙を記入し、保険点数の合計を計算して、会計を行います。メリット
◯ 停電時でも閲覧でき、災害に強い
◯ システム故障の心配がないデメリット
◯ 保管スペースが必要
◯ 管理が困難
◯ 同時に複数人で閲覧ができない
参考資料(書籍名やWEBサイトなど)
電子カルテ
電子カルテとは、従来医師・歯科医師が診療の経過を記入していた紙のカルテを電子的なシステムに置き換え、電子情報として一括してカルテを編集・管理しデータベースに記録する仕組み、またはその記録のことです。単にカルテを電子化するだけでなく、会計業務や検査結果の取り込みなど、業務全体を効率化するための機能を備えたものも多くあります。
薬害問題や医療ミスにより裁判となった場合の損害賠償請求権の時効は20年と定められています。カルテの法定保管期間である「診療完結日から5年経過」後に紙カルテを処分すると、その後、損害賠償請求を受けた際にカルテがなく、医療機関側が不利な状況に立たされるケースもあることから、日本医師会が電子カルテ発行しています。
2016年版医師の職業倫理指針第3版には、出来る限りカルテは永久保存しておく事を勧めると記されています。医療機関への普及率は上昇傾向にあり、今後も普及の拡大が期待されます。メリット
◯ 長期間かつ大容量での保存が容易
◯ デジタル化が業務全体を効率化につながる
参考資料(書籍名やWEBサイトなど)
カルテにはどんなことが書かれているの?
カルテには、最低限記録しなければならない内容として、医師法施行規則第23条により以下の4つが定められています。
Point
最低限記録する内容
○ 住所、氏名、性別、年齢
○ 病名と主要症状
○ 治療方法(処方や処置)
○ 診療年月日
その他の項目については記載されないこともありますが、患者の状況を知って適切な医療を行うために重要な以下の項目も一般的に記載されます。
Point
一般的に記載されている内容
○ 病気の主な症状
○ 症状の経過
○ 前医での治療
○ 過去にかかった病気
○ 親族や同居者の病気・健康状態・遺伝性疾患・感染症など
○ 出身地、職業、趣味など日常の生活状況
○ 喫煙、飲酒の有無
○ 花粉症、食べ物、薬などのアレルギー
○ 現症、身体所見(視診・聴診・触診による所見、反射・精神状態など)
○ 血液検査や画像検査などの検査結果、検査予約状況
○ 入院後経過、看護記録
○ 治療方針、治療の目的
カルテの記録に活用される「SOAP(ソープ)」とは?

SOAPとは、医療看護の分野において、対象者の経過をカルテなどに記録するときの記入方法のひとつです。単に経過のみを記録していくのではなく、患者の問題点を抽出しながら、上図の4つの項目にそって記載します。
SOAPを用いることで、患者の抱える問題点や、治療・援助を展開していくプロセスが明確となり、医療介護のチームにおける情報共有もスムーズに行うことができます。
6-13 / 添付文書について
添付文書とは?
添付文書
添付文書とは、使用者に必要な情報を伝達するため、医薬品、医療機器等の使用上の注意など、基本情報を記載した文書のことです。 国内流通の医療機器には添付文書が同梱されており、その内容は警告・禁忌・使用方法・製造業者に至るまで幅広く書かれています。
医療機器管理で必要となる主な情報は、上記の基本情報のほか、耐用期間・使用方法(保管方法および有効期間)・保守点検にかかる事項・製造販売および製造業者の名称などです。参考資料(添付文書の検索ができます)
添付文書の記載項
◯ 作成・改訂年月日
◯ 承認番号等
◯ 一般的名称
◯ 販売名
◯ 警告
◯ 禁忌
◯ 形状・構造及び原理等
◯ 使用目的又は効果
◯ 使用方法など
◯ 使用上の注意
◯ 臨床成績
◯ 耐用期間、又は使用期間等
◯ 洗浄・消毒・滅菌方法
◯ 保守・点検
◯ 貯蔵・保管方法
◯ 承認条件
◯ 医療機器に係る区分
◯ 主要文献および文献請求先
◯ 製造販売業者及び製造業者の氏名又は名称等
※記載の順序の内記載すべき内容がない場合は項目名を含めて削除しても良いとされています。
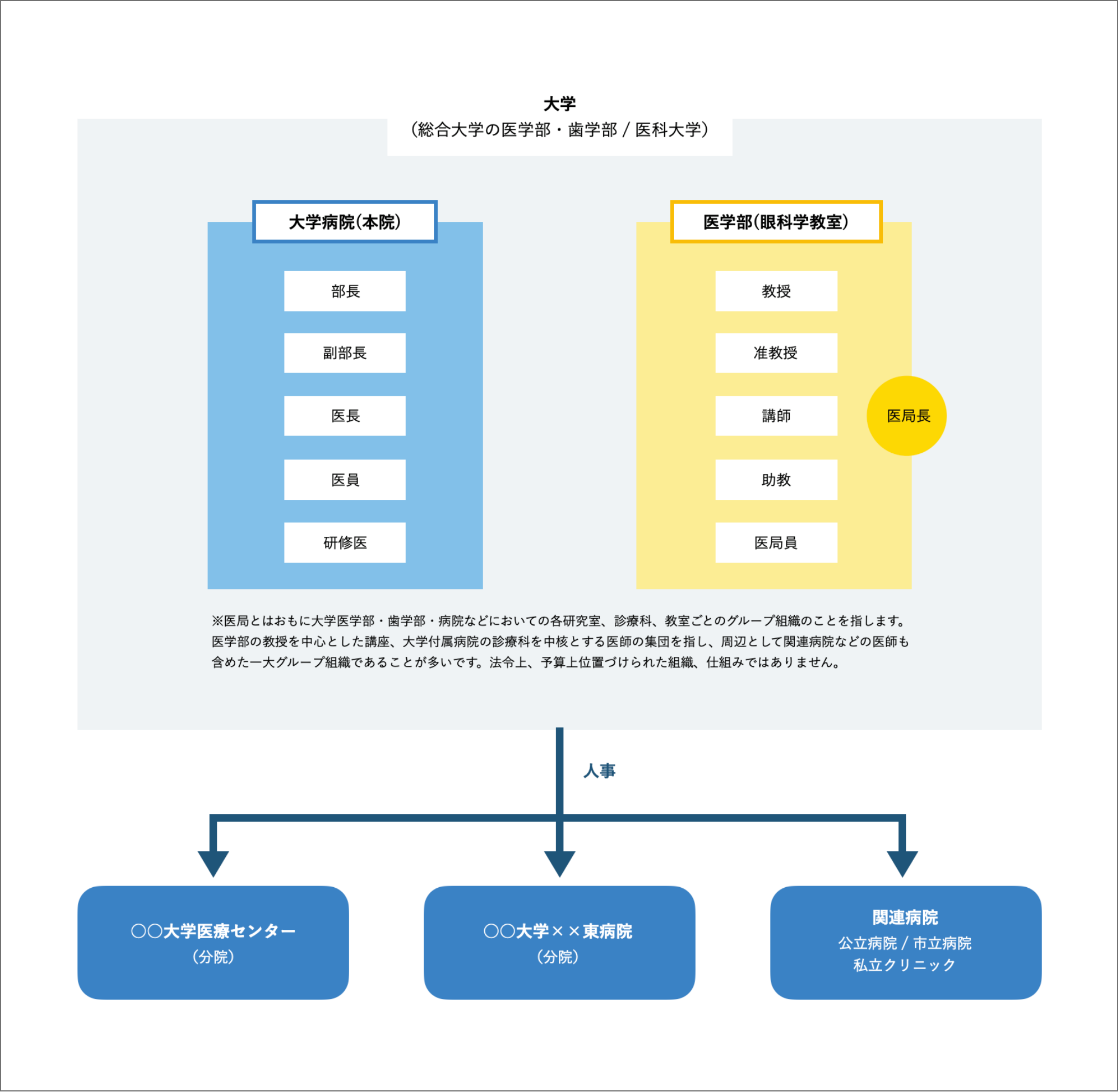
6-14 / 大学病院組織の把握
大学病院には大きく分けて、①医師等の育成のための教育機関 ②新しい医療技術の研究・開発を行う研究機関 ③高度の医療を提供する地域の中核的医療機関 という3つの役割があります。
6-15 / 学会・医会・協会
学会・医会・協会とは?
各学会は、分野ごとの発展を基本方針とし、各専門分野ごとの知識向上と研究を行い、医療の向上に寄与する事を目的とします。また医会・協会は、各協会ごとに会を設ける事により、眼科医療の発展に貢献する事を目的とします。
学会・医会・協会一覧
6-16 / リースについて
医療機器導入時の選択肢
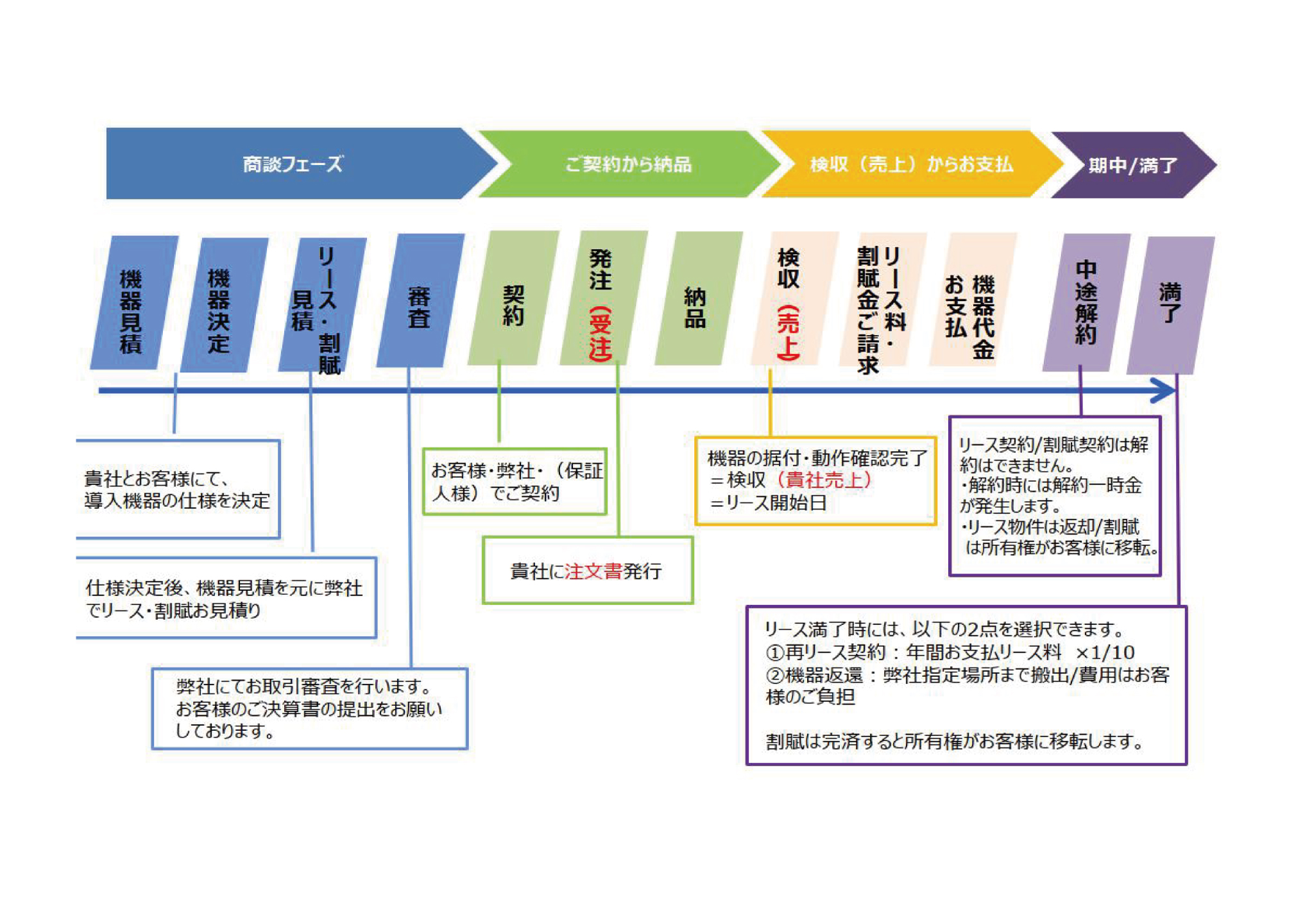
医療器機を新たに導入する際の選択肢は、一括購入・割賦・リースの3種類があります。
リースとは
お客さまが選んだ設備をリース会社が代わりに購入し、貸し出す取引のことです。また、リースをして分割支払いをすることを割賦といいます。
リースは基本的に中途解約ができません。リース物件の代金は、リース開始後にリース会社から貴社(販売会社)に全額支払われます。リース会社は、物件代金及び諸費用(保険料や固定資産税等)を、リース期間中において、お客様からお支払頂くことを予定しています。 そのため、基本的にはリース期間中の解約はできず、中途解約をする場合には、お客様から残リース料もしくはそれに相当する解約金を一括でお支払頂かなければなりません。
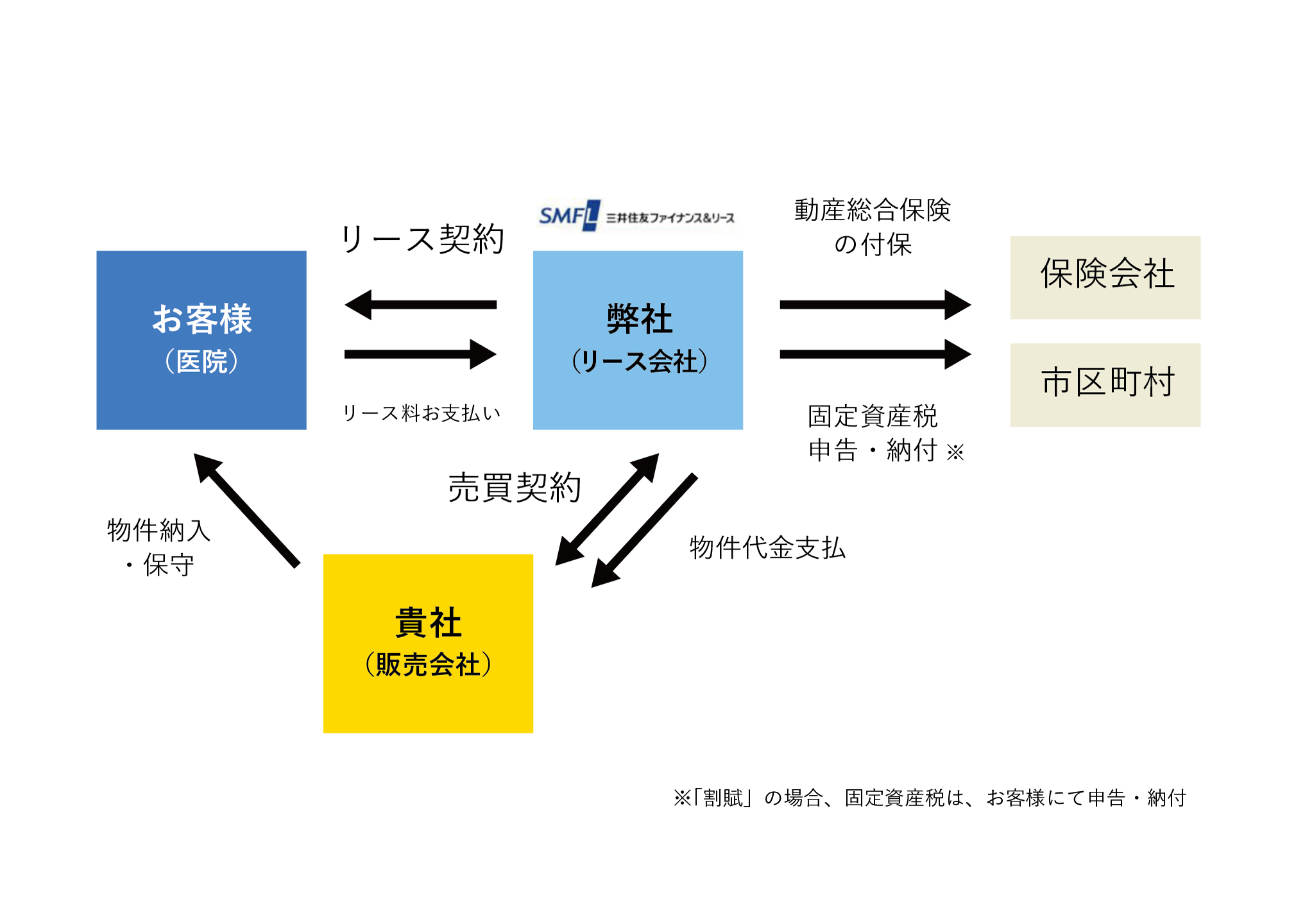
割賦手続きの流れ
割賦の料金(月リース料)
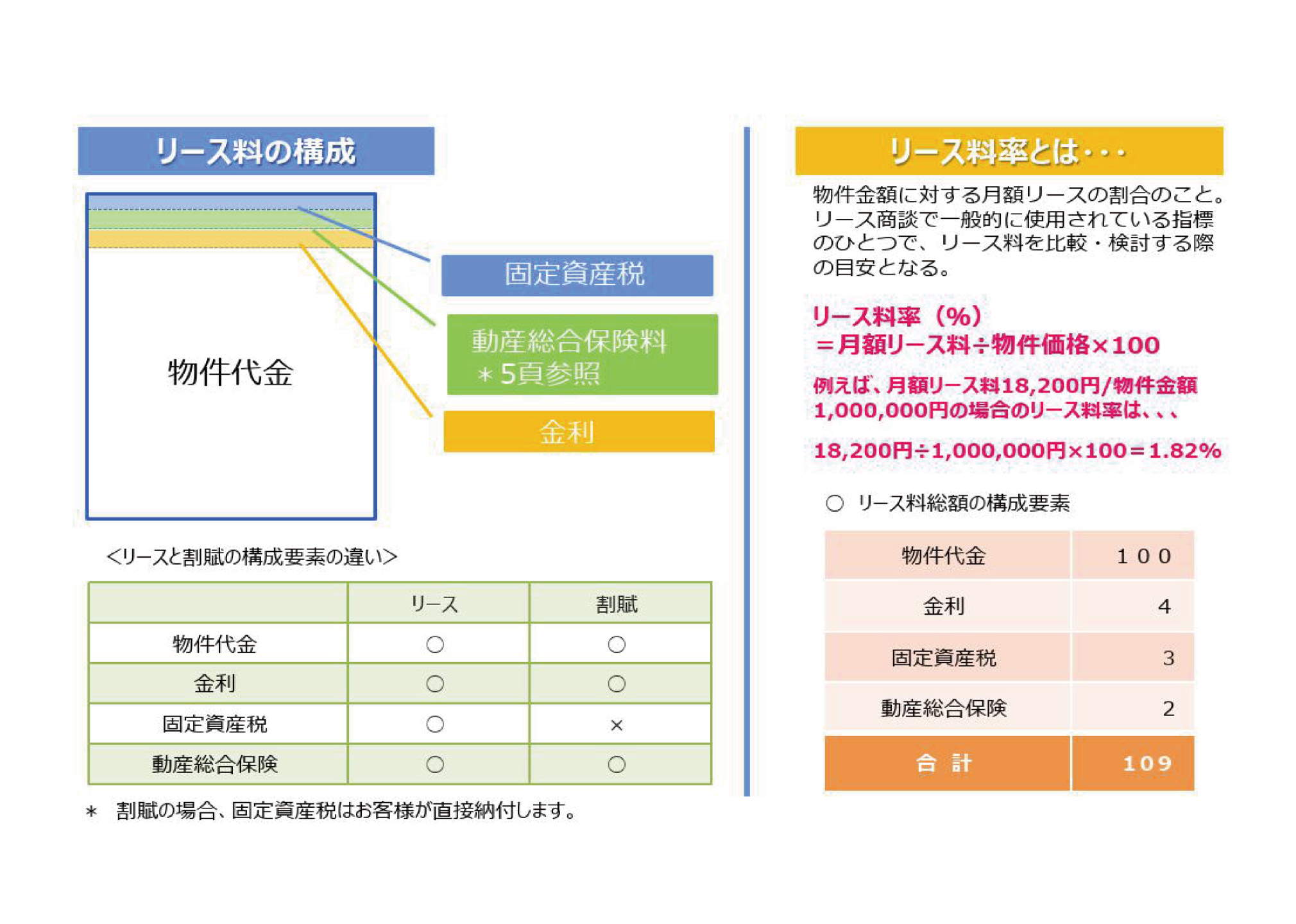
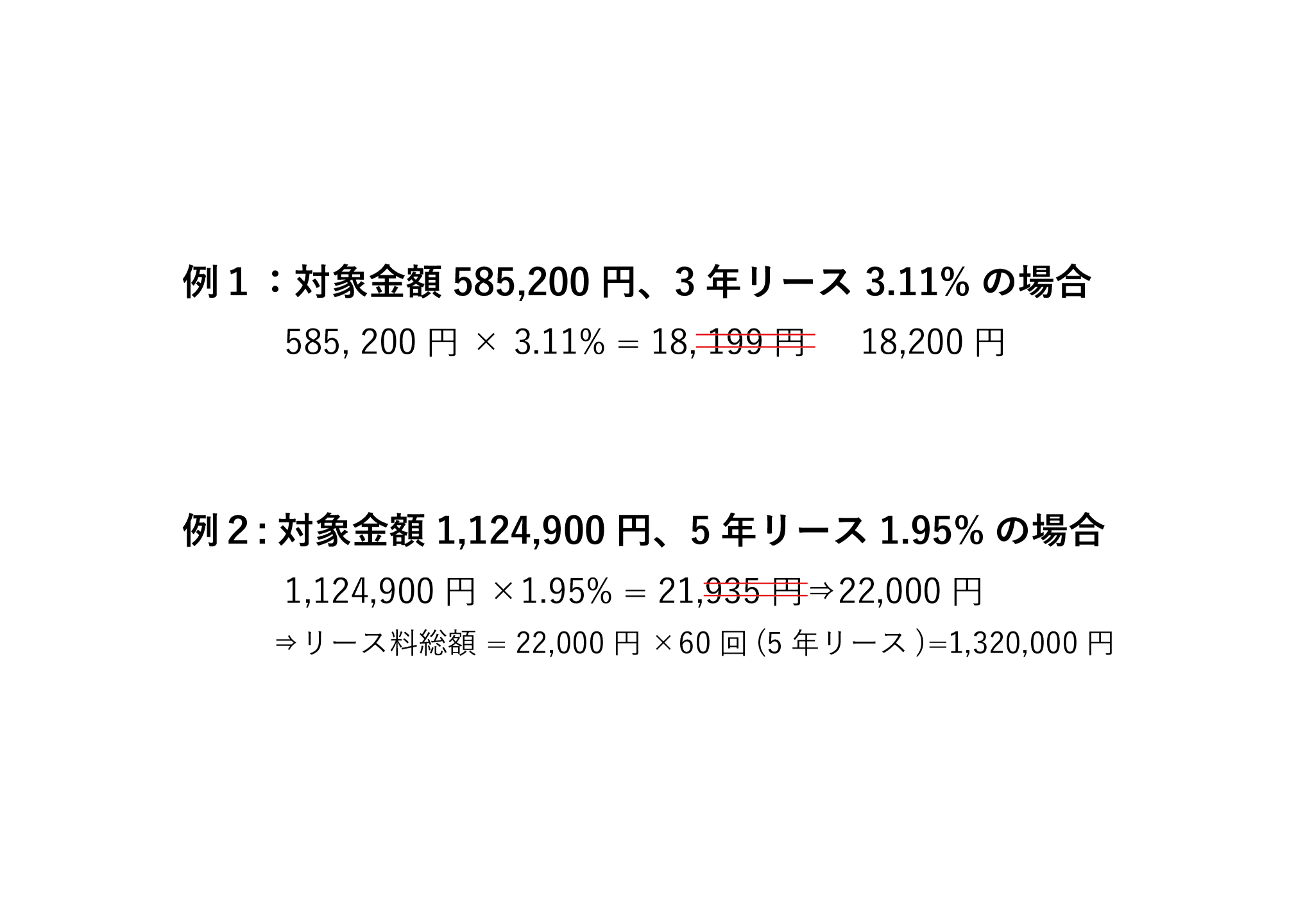
月リース料=対象金額(消費税別)×リース料率(%)
○ 算出された月リース料は100円単位に切り上げられます。※
◯ 月リース料にはご請求時に別途消費税が加算されます。
※月額リース料金の算出方法はリース会社によって異なりますのでご確認ください。
リースのメリット・デメリット
メリット
○ 資金の効率的運用… 多額の購入資金を必要とせず、銀行の借入枠や自己資金が温存できます。リース料は定額で、金利は契約時の金利にて固定されます。
○ 費用の平準化 … リースは定額償却と同様、リース料が一定のため、費用の平準化を図ることができます。事業計画を勘案したリース期間を設定することで、収益と費用のバランスを保つことができます。
○ 減価償却の前倒し … リースで導入した資産の減価償却は「リース期間定額法」となり、リース期間は法定耐用年数より短く設定できます。 つまり、リースを使って資産を導入することで、自分で購入した場合と比較して早く減価償却を終えることができます。
○ 事務のアウトソーシング … リース料には保険料と固定資産税が含まれ、それらの手続きはすべてリース会社が行います。そのため、企業はリースを使って資産を導入すれば、それらの手続きをする事務の手間を省略することができます。
デメリット
○ 自分の所有物にならない … リース会社から借りているので、原則自分の所有物になりません。長期使用する場合は再リースによる延長契約が前提となり、長期使用の場合は割高となります。
○ 中途解約できない … リース期間中の中途解約は原則行えません。
○ 銀行金利と比べ割高感がある … 市中金融機関の貸出金利に比べ、やや割高となるケースがあります。
関連情報
減価償却
固定資産(有形/無形)の減耗額を計って、その額だけ資産の帳簿価額から減額し、その額(償却額)を損金/費用に振り替える手続きのこと。税法では、定率法、定額法などの償却方法が規定され、耐用年数ごとに定められた償却率に基づいて償却していきます。リース会社の場合、税法上は定率法を、会計上はリース期間定額法を採用しているところが多めです。
固定資産税
固定資産に課される税金(地方税)で、課税標準額に税率(基本税率14/1,000)が課されます。固定資産であるリース資産にも課されるため、リース料には固定資産税相当額が含まれています。
耐用年数
固定資産が物理的、機能的に使用可能な年数のことで、減価償却費の計算の基礎になります。税法では、すべての減価償却資産について耐用年数が定められています(減価償却資産の耐用年数等に関する省令及び同別表)。
また、会計基準の用語と比較して「法定耐用年数」 とも呼ばれます。会計基準では「経済的耐用年数」という用語が使用され、物理的使用可能期間ではなく「経済的使用可能予測期間に見合った年数」と説明されていますが、著しい相違がなければ税法の耐用年数を用いてもよいとされています。
16-7 / メンテナンス修理対応と工具準備
メンテナンス・修理対応
Step ①修理・故障受付
修理受付窓口としてお詫びをします。器械の不具合状況を確認をしたら、対応内容を説明しましょう。受付台帳に上記内容を記載します。
Point
○ 顧客が感情的になっているときは、一旦聞き役にまわる
○ 誠意ある対応を心がけ、丁寧にお詫びをしながら、顧客が冷静になってから状況を伺う
○ 効率よく修理対応ができるよう、必要事項をもれなく聞き出す
Step ②訪問準備
故障内容を確認し、メーカーへの取次ぎを行います。メーカーに連絡をして修理代替機の手配を依頼し、準備が整い次第、訪問日時を顧客へ連絡しましょう。
Step ③訪問
相手先の担当者・責任者にお詫びをする。このとき、顧客の話は腰を折らずに最後まで聞き、正確な情報把握に努める。
Point
○ 約束時間を厳守する
○ 必ず胸に社員証を付け、初対面の場合は名刺を渡して自己紹介をする
○ 身だしなみや言葉使いに十分注意をする
○ 病院内に入るときには携帯電話の電源を切る
Step ④状況把握
① 改めて質問をする。
○ 受付時に伺った状況をもとに、その後の変化や詳細な状況について質問。
○ 顧客からの報告が不正確な場合でも、顧客の言い分や気持ちを十分にくみながら、現場で事実を確かめる。
② 顧客の業務への影響を最小限にするため、修復までの間の回避策があれば提案する。
③ 持ち帰り修理の作業概要などを説明し、了承いただく。
Point
顧客が問題にしている点、望んでいる解決策や暫定措置はなにか、について的確に判断する
Step ⑤引き取り作業準備
安全性への配慮を第一優先とし、以下の項目について顧客の指示を仰ぐ。
○ 安全性確保のための「患者からの器機の取外し」
○ ほかの器機へ影響が及ぶ可能性
○ 各種要因による一部の場所に対する「電源供給停止」時の措置方法
○ 修理品の使用条件の確認
Step ⑥引き取り作業
顧客の迷惑にならないように引取り作業を手早く進め、代替機との入れ替え作業を行います。修理預かりとして持ち出すための手続きを担当者と確実にする。該当器機の消毒状況を確認し、未消毒の場合は消毒を依頼しましょう。代替機との入れ替えの場合、顧客とともに器機の動作確認を行います。
Step ⑦退出時の挨拶
顧客側の担当者・責任者に対して退出の挨拶をしましょう。
Step ⑧修理依頼の手続き
メーカーへの修理依頼のため、以下の準備を行います。
○ 修理預かり品の内容を確認し、詳細を修理依頼書に記載する。
○ 修理依頼書を添えてメーカーへ修理依頼をする。
○ 必要に応じて見積書の発行を依頼する。
Step ⑨修理進行の依頼
顧客に見積確認を得たうえで、メーカーへ修理進行の依頼を行います。依頼後は、メーカーに修理の進捗状況を確認しながら、修理完了の報告を待ちましょう。
Point
修理期間が延びそうな場合は顧客に連絡し、了承をいただく
Step ⑩納品準備
メーカーより修理完了の報告があったら、納品準備を行います。顧客に連絡をし、修理完了の報告と訪問日時などの確認を行いましょう。
Point
メーカーより修理ができない旨の連絡を受けた際、修理依頼を受けた器機に電気的、器械的安全性などに問題がある場合は、その旨を顧客側の責任者に報告し、「一時使用禁止」の措置を講じてもらう
Step ⑪納品・報告
施設を訪問し、修理完了品の納品を行い、性能や安全確認を再度行う。作業終了確認をしたら、顧客に以下の報告・確認をしましょう。
① 顧客にシステムが順調に稼働していることを確認してもらう。
② 修理作業の結果報告を行う。正確で率直な説明を心がけ、顧客が理解しやすい言葉で丁寧に伝える。
Point
○ 原因が顧客の操作ミスなどによるものの場合、二度と同じトラブルを発生させないために正しい操作方法を指導する
○ 顧客からの質問や要望にその場で回答できない場合はあいまいな返事をせず、再度調査をして回答する旨を伝える
Step ⑫作業完了承認・退出時の挨拶
報告した作業内容に関して、顧客に承認してもらう。
Point
○ 担当者だけでなく、責任者にも報告と挨拶をする
○ 作業報告書に顧客の了承をもらう
Step ⑬退出時の挨拶
顧客側の担当者・責任者に対して退出の挨拶をする。
Step ⑭帰社後の報告
取次ぎ修理の結果を整理し、修理記録とする。
○ 顧客先での状況などをまとめて、上司に報告、相談をする。
○ 各種報告書類を作成する。
○ 管理システムへ履歴登録する。
メンテナンス・修理の工具一覧
営業カバン内で常に携帯するもの

メジャー(5m以上)

レンズクリーニングセットダスパー、ハイパークリーン

精密ドライバーセット

カッター

ミニドライバーセット

ミニ六角レンチセット

工具携帯用ポーチ
営業カバン内で常に携帯するもの

六角レンチセット

ニッパー

ラジオペンチ
.png)
精密六角レンチ(mm)

プラスドライバー大、中

マイナスドライバー大、中

スパナ・めがねレンチセット
.png)
精密六角レンチ(インチ)

ソケットレンチセット

モンキーレンチ

はんだごてセット

メンティップ

シリコーンスプレー

錆取り、潤滑スプレー

両面テープ

絶縁テープ

結束バンド、ビニールタイカッター付、タイベース粘着テープ付

テスター
6-18 / 開業サポート
医院を創業することはドクターにとっての夢
全国各地で500件以上の開業実績や蓄積されたノウハウを生かして、クリニックの開業をサポートします。眼科専門商社として、医療機器/器具の選定を行うのはもちろんですが、開業予定地の選定から開業後のアフターフォローまで、幅広いサポートを行います。
自分のクリニック・医院を創業することはドクターにとってひとつの夢です。また、ドクターとそのご家族にとってのライフプランの中でも特に大きなターニングポイントになります。私たちはその大切な場面に立ち会うことになります。幅広い知識と経験を余すことなくご提供し、開業を成功へと導いていきましょう。
開業までのステップ
24ヶ月前
診療圏での同業他社の有無や交通利便性、見込まれる患者層などについて調査を行い、開業候補地を選定します。また、経営基本計画や資金計画、収支計画などの事業計画を立てていきます。

12ヶ月前
開業地や融資希望額に応じた金融機関を検討し、融資交渉の準備を進めます。また、クリニックの建設には法的条件が多くあるため、それらを理解した設計士や施工業者を探します。医師会への挨拶や職員募集も始めましょう。

3ヶ月〜2ヶ月前
クリニックが竣工したら引き渡しを行い、医療機器の発注や取り扱い方法のチェックを進めます。また、職員の採用や研修、内覧会の準備、医師会への届け出なども行います。

開院
開院後はアフターフォローを行い、パートナーとして長期的に経営サポートを行います。